INTRODUÇÃO
O tratamento da cardiopatia isquêmica tem sofrido significativas modificações, com implicações na história natural da doença e na indicação de intervenção cirúrgica [1-5]. Algumas intervenções terapêuticas farmacológicas ou invasivas, como a angioplastia transluminal percutânea (ACTP), facultam a necessidade de operação de revascularização miocárdica (RM) ou retardam sua realização, por permitir uma evolução clínica mais favorável [6,7]. Contudo, ao se protelar uma indicação cirúrgica existe perspectiva de futura operação com o paciente mais idoso, do aparecimento ou agravamento de co-morbidades, da progressão da doença coronária (muitas vezes, acentuada pela manipulação com cateter) e da piora na função ventricular esquerda (especialmente se ocorrerem eventos isquêmicos), condições que aumentam o risco operatório [1,2,6].
Por formulação lógica, o agravamento da doença isquêmica nos pacientes cirúrgicos deve aumentar a morbi-mortalidade da RM. Contudo, a evolução do manejo pré-operatório, por meio da identificação de fatores de risco operatórios e o desenvolvimento de medidas capazes de neutralizar a sua influência deletéria, e o progresso no manejo pós-operatório refletem em uma atual redução da morbi-mortalidade operatória, efeito observado nos últimos 20 anos [1,2,4,8].
O objetivo deste estudo é traçar o perfil dos pacientes submetidos a RM no período atual e há 10 anos, buscando identificar modificações que possam ter influenciado o risco da operação.
MÉTODO
Pacientes
Estudo de coorte retrospectivo envolvendo 307 pacientes submetidos a RM, isolada ou combinada com aneurismectomia de ventrículo esquerdo ou endarterectomia de artérias carótidas, no Instituto de Cardiologia do Rio Grande do Sul/Fundação Universitária de Cardiologia, alocados em dois grupos: INICIAL: 153 pacientes operados entre outubro de 1991 e abril de 1992; ATUAL: 154 pacientes que realizaram o mesmo procedimento consecutivamente entre outubro de 2001 e abril de 2002. Foram excluídos do estudo pacientes realizaram RM associada a troca ou plástica valvar.
Fatores de risco para mortalidade hospitalar
As características dos pacientes, reconhecidas como possíveis fatores capazes de aumentar o risco hospitalar [9-15], foram assim classificadas:
· Características demográficas: fatores relacionados aos pacientes, mas independentes de doença, como idade, sexo, raça, peso (obesidade), hematócrito e creatinina sérica;
· Doença cardíaca: determinada por fatores que identificam a extensão e repercussão da doença coronária ou que podem influenciar diretamente o desempenho cardíaco, como manifestações clínicas (caráter da angina e classe funcional por critérios da New York Heart Association), função ventricular esquerda, hipertensão arterial sistêmica (HAS), dislipidemia, presença de insuficiência cardíaca (IC), distribuição de lesões coronárias, eventos prévios como infarto agudo do miocárdio (IAM) ou angioplastia transluminal percutânea (ACTP) com ou sem stent;
· Co-morbidades: doenças preexistentes não diretamente relacionadas à doença cardíaca, tais como tabagismo, diabetes mellitus (DM), doença vascular periférica (DVP), doença vascular cerebral (DVC), insuficiência renal (IR), doença pulmonar obstrutiva crônica (DPOC);
· Variáveis operatórias: características operatórias como critério de indicação (eletiva ou urgência/emergência), RM prévia (reoperação), tempo de circulação extracorpórea (CEC), tempo de pinçamento aórtico, número de enxertos, uso de artéria torácica interna. Também foi avaliada a utilização de balão intra-aórtico (BiAo) e nitroglicerina (NTG), no pré-operatório.
Desfechos
As características demográficas e operatórias, bem como as que definiram a gravidade da doença cardíaca e as co-morbidades, foram expressas em termos de ausência ou presença (quanto a variáveis dicotômicas) ou de intensidade (quanto a variáveis contínuas), nos grupos INICIAL e ATUAL, visando caracterizar as duas populações. Além disso, buscou-se identificar diferenças significativas em sua distribuição nos grupos estudados, para identificação de possíveis modificações no perfil clínico em duas populações submetidas à RM em intervalo de 10 anos.
Mortalidade operatória foi desfecho utilizado para definição da qualidade do resultado da RM, sendo a mortalidade observada em cada grupo comparada à esperada.
Considerações éticas
O estudo foi registrado na Unidade de Pesquisa do Instituto de Cardiologia do RGS/Fundação Universitária de Cardiologia e aprovado para realização pelo Comitê de Ética em Pesquisa da instituição. Em se tratando de estudo retrospectivo com pesquisa em prontuário, não se previu qualquer risco de dano aos pacientes; foi observado o caráter sigiloso do manuseio de informações médicas.
Coleta de dados e análise estatística
As informações sobre os pacientes foram coletadas em prontuário médico e registradas em tabelas de contingência para análise estatística pelo programa SPSS. Dados numéricos são expressos como média e desvio-padrão. Os testes comparativos consistiram no teste t de Student, Q-quadrado e análise de variância. Foi considerado como nível de significância um a crítico de 5%, referido como p< 0,05, embora valores inferiores de p tenham sido referidos.
RESULTADOS
Perfil dos Grupos
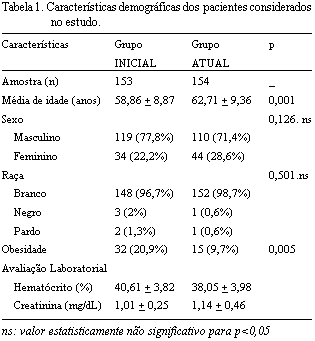
a) Características demográficas (Tabela 1)
Na comparação das características demográficas foi constatada ser a população ATUAL, com relação à INICIAL, mais idosa (respectivamente, 62,71 versus 58,86 anos; p=0,01) e de menor prevalência quanto à obesidade (9,7% versus 20,9%; p=0,005). Na avaliação laboratorial pré-operatória, os pacientes do grupo ATUAL, em relação aos do grupo INICIAL, tiveram hematócrito mais baixo (38,05% versus 40,61%; p=0,01) e creatinina elevada (1,14 mg/dL versus 1,01 mg/dL; p<0,05).
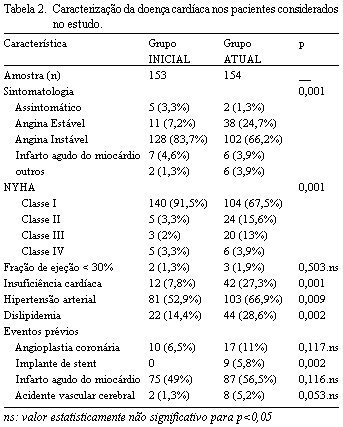
b) Doença cardíaca (Tabela 2)
Em relação à sintomatologia, observamos nos pacientes do grupo ATUAL, com relação ao grupo INICIAL, maior prevalência de angina instável (respectivamente 88,7% versus 66,2%) e menor de angina estável (7,2% versus 24,7%), diferença significativa (p=0,001). Os pacientes do grupo ATUAL encontravam-se em condição cardíaca mais grave, com preponderâncias nas classes funcionais II e III da NYHA, em relação aos pacientes do grupo INICIAL (respectivamente 15,6% versus 3,3% para classe II e 13% versus 2% para classe III; p=0,01). A maior incidência de IC, HAS e dislipidemia prevaleceu no grupo ATUAL.
Quanto aos eventos prévios, encontramos diferença significativa apenas na colocação de stents coronários por ACTP, mais freqüente no grupo ATUAL.
Em relação aos resultados da cinecoronariografia, foi observada diferença estatística entre os grupos quanto ao número de vasos com lesão grave (>70%), com preponderância do grupo ATUAL com relação ao grupo INICIAL (2,76 vasos versus 2,42 vasos; p=0,01). A fração de ejeção dos pacientes do grupo ATUAL foi aumentada em relação ao grupo INICIAL (68,3% versus 60,4%; p=0,01), mas o achado de fração de ejeção inferior a 30% prevaleceu no grupo ATUAL, sendo de 1,9%, superior ao valor de 1,3% observado no grupo INICIAL.
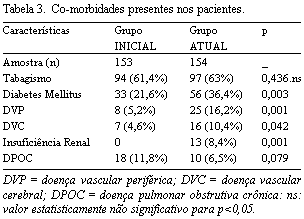
c) Comorbidades (Tabela 3)
Quanto à presença de comorbidades, houve significativa preponderância no grupo ATUAL em relação ao INICIAL para DM (respectivamente 36,4% versus 21,6%; p=0,003), DVP (16,2% versus 5,2%; p=0,001), DVC (10,4% versus 4,6%; p=0,04) e IR (8,4% versus 0%, p<0,001). Apenas DPOC predominou no grupo INICIAL em relação ao ATUAL, ainda que de modo não significante (11,8% versus 6,5%; p=0,08).
d) Variáveis operatórias (Tabela 4)
Foi observada maior freqüência de operações de urgência no grupo INICIAL do que no ATUAL (respectivamente 30,7% versus 9,1%; p=0,01). Dos pacientes INICIAIS, 4,6% já haviam realizado RM prévia e dos ATUAIS, 4,5% (sem diferença significativa). Houve colocação de BIAo pré-operatório em cinco pacientes, todos pertencentes ao grupo ATUAL (p<=0,05).
Dados transoperatórios como tempo de CEC, tempo de isquemia e número de enxertos utilizados não foram significativamente distintos entre os grupos. Apenas o uso de enxerto de artéria mamária interna prevaleceu no grupo ATUAL com relação ao grupo INICIAL (74% versus 39,9%; p=0,01).
Mortalidade operatória
A mortalidade operatória observada não foi diferente entre os grupos, sendo 3,3% para o grupo INICIAL e 1,9% para o grupo ATUAL (p=0,358).
COMENTÁRIOS
Em concordância com a literatura [1], este estudo indica que os pacientes submetidos a RM atualmente são mais idosos. Isto parece conseqüente à documentação de redução na mortalidade operatória em pacientes idosos e pela evolução no manejo dos pacientes considerados de alto risco, onde muitos dos doentes de idade avançada são incluídos [14,16]. A pior condição clínica atual dos pacientes operados, representada pela maior prevalência de comorbidades (como DM, HAS e DVP), de IC, de classe funcional aumentada (como classe III por critérios da NYHA) e de doença multiarterial, pode ser explicada pelo encaminhamento de pacientes com menor risco para a realização de ACTP, preferencialmente com colocação de stents [9,10]. Observou-se que nenhum paciente do grupo INICIAL havia implantado stent previamente à operação, pois a técnica não estava desenvolvida; no entanto, não encontramos diferença significativa entre os grupos quanto à realização prévia à operação de angioplastia transluminal percutânea com cateter-balão (Tabela 2).
É reconhecido que o risco de novo procedimento após ACTP primária tem sido reduzido e que os pacientes submetidos a angioplastia primária têm um baixo risco de necessitar novo procedimento de revascularização, estimado em 33,6% para dois anos após intervenção na década de 90 e de 12,4%, na década de 2000 [7]. Infere-se que muitos pacientes, excetuando-se aqueles de maior gravidade quanto à doença aterosclerótica (coronária e sistêmica), que realizaram angioplastia não necessitaram posterior RM e ficaram excluídos da população do grupo ATUAL.
Apesar da condição clínica mais grave apresentada pelos doentes operados em 2001/02, não se encontrou neste grupo um maior número de pacientes com FE inferior a 30%; ao contrário, os pacientes mostraram no cateterismo cardíaco uma FE média maior que aqueles operados em 1991/92. Este achado não pode ser claramente explicado.
Embora tenha se encontrado uma mortalidade mais baixa no grupo ATUAL, este valor não foi estatisticamente diferente do encontrado no grupo INICIAL. Estes achados estão em concordância com a literatura [2,4]. Alguns fatores podem ter contribuído para a mortalidade aumentada dos pacientes do grupo INICIAL, como prevalência do quadro de angina instável, uma menor FE média obtida pelo cateterismo cardíaco (ainda que em valor próximo ao normal) e, considerada como preponderante, a maior prevalência de operação de urgência. Não se buscou identificar um efeito direto de intervenções coronárias percutâneas, mas é possível que um aumento no número destes procedimentos tenha favorecido os resultados cirúrgicos atuais, se responsável pela redução no número de operações de urgência efetuadas mais recentemente. Isto porque possíveis candidatos à RM em caráter emergencial ou urgente podem ter a gravidade das lesões coronárias minimizada pela angioplastia percutânea e não requererem operação em vigência de processo isquêmico agudo (seja angina instável ou evolução/recuperação de infarto agudo do miocárdio). Maior difusão de trombolíticos, emprego de estatinas e a não suspensão de medicação betabloqueadora no pré-operatório podem igualmente ter contribuído neste sentido.
Este estudo foi realizado de modo retrospectivo, baseando-se em informações de prontuário hospitalar, em especial por considerar pacientes operados há uma década, quando não se possuía registro informatizado compreendendo as variáveis avaliadas. Por isto, pode conter vieses pertinentes quanto ao grupo INICIAL; igualmente, não considera progressos realizados mais recentemente quanto ao manuseio peri-operatório dos pacientes e que podem ter contribuído para reduzir a mortalidade observada. Mas visando melhor caracterizar a populações estudadas e excluir efeito (negativo) sobre a mortalidade observada, não se considerou pacientes com doença valvar requerendo intervenção cirúrgica concomitante [17].
Considerando-se o grupo ATUAL, com registro muito exato de informações, os resultados observados permitem identificar características de pacientes submetidos a RM associadas com mortalidade hospitalar aumentada e que, se apropriadamente analisadas, irão se constituir em fatores de risco operatório reconhecidos, de modo análogo a estudo realizado em nosso meio para pacientes submetidos a reoperação valvar [18]. Esta é uma perspectiva aberta pelo presente estudo, a ser concretizada dentro de metodologia atual [19].
CONCLUSÃO
Pacientes atualmente submetidos a RM são mais idosos e em pior condição clínica (cardíaca e sistêmica) que os operados há 10 anos, mas a mortalidade relacionada à operação é comparável entre estas populações, ainda que discretamente reduzida na atualidade. Isto parece ser justificado pela maior prevalência de operações de urgência entre pacientes tratados há uma década e por evolução na identificação e neutralização de alguns fatores de risco para a RM.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Ferguson Jr TB, Hammill BG, Peterson ED, DeLong ER, Grover FL. STS National Database Committee. A decade of change: risk profiles and outcomes for isolated coronary artery bypass grafting procedures, 1990-1999: a report from the STS National Database Committee and the Duke Clinical Research Institute. Ann Thorac Surg. 2002;73(2):480-90.
2. Grover FL, Shroyer AL, Hammermeister K, Edwards FH, Ferguson TB Jr, Dziuban SW Jr et al. A decade´s experience with quality improvement in cardiac surgery using the Veterans Affairs and Society of Thoracic Surgeons national databases. Ann Surg. 2001;234(4):464-74.
3. Clark RE, Edwards FH, Schwartz M. Profile of preoperative characteristics of patients having CABG over the past decade. Ann Thorac Surg. 1994;58(6):1863-5.
4. Ghali WA, Quan H, Shrive FM, Hirsch GM. Canadian Cardiovascular Outcomes Research Team. Outcomes after coronary artery bypass graft surgery in Canada: 1992/93 to 2000/01. Can J Cardiol. 2003; 19(7):774-81.
5. Haraphongse M, Na-Ayudhya RK, Teo KK, Williams R, Bay KS, Gelfand E et al. The changing clinical profile of coronary artery bypass graft patients, 1970-89. Can J Cardiol. 1994;10(1):71-6.
6. Nishioka H, Taniguchi S, Kawata T, Mizuguchi K, Kameda Y, Sakaguchi H et al. Impact of percutaneous transluminal coronary angioplasty on coronary bypass surgery: changes in the patient profile during the past decade. Jpn Circ J. 1998;62(9):665-9.
7. McCaul KA, Hobbs MS, Knuiman MW, Rankin JM, Gilfillan I. Trends in two year risk of repeat revascularization or death from cardiovascular disease after coronary artery bypass grafting or percutaneous coronary intervention in Western Australia, 1980-2001. Heart. 2004;90(9):1042-6.
8. Tu JV, Jaglal SB, Naylor CD. Multicenter validation of a risk index for mortality, intensive care unit stay, and overall hospital length of stay after cardiac surgery. Steering Committee of the Provincial Adult Cardiac Care Network of Ontario. Circulation. 1995;91(3):677-84.
9. Muhlbaier LH, Pryor DB, Rankin JS, Smith LR, Mark DB, Jones RH, et al. Observational comparison of event-free survival with medical and surgical therapy in patients with coronary artery disease: 20 years of follow-up. Circulation. 1992;86(5 suppl):II198-204.
10. Hannan EL, Kilburn Jr. H, O´Donnell JF, Lukacik G, Shields EP. Adult open heart surgery in New York State: an analysis of risk factors and hospital mortality rates. JAMA. 1990;264(21):2768-74.
11. O´Connor GT, Plume SK, Olmstead EM, Coffin LH, Morton JR, Maloney CT, et al. Multivariate prediction of in-hospital mortality associated with coronary bypass graft surgery. Northern New England Cardiovascular Disease Study Group. Circulation. 1992;85(6):2110-8.
12. Roques F, Nashef SA, Michel P, Gauducheau E, de Vincentiis C, Baudet E et al. Risk factors and outcome in European cardiac surgery: analysis of the EuroSCORE multinational database of 19030 patients. Eur J Cardiothorac Surg. 1999;15(6):816-23.
13. Jones RH, Hannan EL, Hammersmeister KE, Delong ER, O'Connor GT, Luepker RV et al. Identification of preoperative variables needed for risk adjustment of short-term mortality after coronary artery bypass graft surgery. J Am Coll Cardiol. 1996;28(6):1478-87.
14. Kahn SS, Kupfer JM, Matloff JM, Tsai TP, Nessim S. Interaction of age and preoperative risk factors in predicting operative mortality for coronary bypass surgery. Circulation. 1992;86(5 Suppl):II186-90.
15. Higgins TL, Estafanous FG, Loop FD, Beck GJ, Blum JM, Paranandi L. Stratification of morbidity and mortality outcome by preoperative risk factors in coronary artery bypass patients: a clinical severity score. JAMA. 1992;267(17):2344-8.
16. Ko W, Gold JP, Lazzaro R, Zelano JA, Lang S, Isom OW et al. Survival analysis of octogenarian patients with coronary artery disease managed by elective coronary bypass surgery versus conventional medical treatment. Circulation. 1992;86(5-Suppl):II191-7.
17. Karthik S, Srinivasan AK, Grayson AD, Jackson M, Sharpe DA, Keenan DJ et al. Limitations of additive EuroSCORE for measuring risk stratified mortality in combined coronary and valve surgery. Eur J Cardiothorac Surg. 2004;26(2):318-22.
18. Brandão CMA, Pomerantzeff PMA, Souza LR, Tarasoutchi F, Grimberg M, Oliveira SA. Fatores de risco para mortalidade hospitalar nas reoperações valvares. Rev Bras Cir Cardiovasc. 2002;17(4):345-51.
19. Omar RZ, Ambler G, Royston P, Elaihoo J, Taylor KM. Cardiac surgery risk modeling for mortality: a review of current practice and suggestions for improvement. Ann Thorac Surg. 2004;77(6):2232-7.

 All scientific articles published at rbccv.org.br are licensed under a Creative Commons license
All scientific articles published at rbccv.org.br are licensed under a Creative Commons license