INTRODUÇÃO
Diversos fatores podem influenciar a mecânica respiratória e as trocas gasosas nas cirurgias cardíacas, podendo aumentar o risco de complicação pulmonar no pós-operatório (CPP). A mecânica respiratória é avaliada nos doentes em ventilação mecânica pelas medidas das complacências (dinâmica e estática) e da resistência pulmonar, e as trocas gasosas, pelo índice de troca gasosa. As complicações pulmonares estão também relacionadas a fatores de risco presentes no pré-operatório. Os principais fatores de risco estudados no pré-operatório são a idade avançada, doenças pulmonares prévias, tabagismo, mal estado nutricional, função pulmonar alterada e comorbidades associadas, fatores que levam a alterações na integridade do sistema respiratório, podendo comprometer a mecânica respiratória e as trocas aéreas [1].
Os fatores de risco pré-operatórios, quando associados às agressões cirúrgicas, poderão alterar a mecânica respiratória e o índice de troca gasosa no pós-operatório imediato, cujos valores poderiam ser úteis para detectar prováveis CPPs. As CPPs são responsáveis por 40% dos óbitos em pacientes com idade superior a 70 anos, atribuídos às alterações na função respiratória, tais como, a perda da complacência pulmonar, aumento da resistência e diminuição das trocas gasosas, decorrentes do envelhecimento [2]. Enquanto é possível aguardar a resolução das doenças respiratórias agudas nas cirurgias eletivas, elas precisam ser realizadas em doenças crônicas. As doenças crônicas do sistema respiratório elevam as complicações pulmonares e, quando associadas à sintomatologia respiratória, elevam o risco para CPP [3]. O tabagismo aumenta o risco de CPP, dependendo da carga-tabágica. O cigarro tem efeitos nocivos que são responsáveis por CPP; portanto, abstinência de 8 semanas é fundamental na redução destes efeitos [4,5]. A desnutrição e a obesidade são consideradas fatores de risco. A primeira leva à diminuição da resposta à hipóxia, da massa muscular e da defesa pulmonar por deficiência protéico-calórica [3,6]; a segunda torna mais comum a ocorrência de atelectasias nas bases pulmonares, responsáveis por diminuição das complacências pulmonares. A resistência do tórax, por aumento de tecido adiposo nesta região, pode levar ao aumento da resistência aérea [3,6]. As comorbidades, como a hipertensão arterial e o diabetes mellitus, estão relacionadas com maior risco de CPP, sendo fundamental que estas doenças estejam sob controle no paciente cirúrgico.
A ocorrência de CPP pode também estar ligada a fatores anestésicos, como o tipo e o tempo de anestesia e droga [1,7], como também a fatores cirúrgicos, relacionados ao local da incisão, tipo de cirurgia e ventilação mecânica intra-operatória [1,7,8]. Em cirurgias cardíacas pode haver necessidade de utilização de circulação extracorpórea (CEC), que é responsável pelo desenvolvimento de respostas inflamatórias sistêmicas e pulmonares, esta última levando a disfunções na mecânica respiratória [9]. No pós-operatório, os pacientes submetidos à cirurgia cardíaca necessitam de ventilação mecânica, na qual as propriedades mecânicas e o índice de troca gasosa podem ser avaliados e utilizados como critérios de extubação. Sabe-se que pacientes que apresentam fatores de risco no pré-operatório apresentam maiores complicações no pós-operatório, e que as complicações no pós-operatório podem ser conseqüentes às alterações da mecânica respiratória e das trocas gasosas.
O objetivo deste estudo é comparar os valores obtidos das variáveis de mecânica respiratória e do índice de troca gasosa no pós-operatório de cirurgia cardíaca que utilizou CEC com os parâmetros de normalidade encontrados na literatura. Além disso, comparar os grupos considerados de maior e menor risco no pré-operatório, com respeito às variáveis de mecânica respiratória e do índice de troca gasosa.
MÉTODO
A pesquisa foi aprovada pelo Comitê de Ética em Pesquisa da UNESP de Botucatu (no 137/2003 CEP). Foram estudados doentes candidatos à cirurgia de revascularização do miocárdio (RM), internados no Hospital de Base de Bauru, por uma das equipes de cirurgia cardíaca, no período entre agosto de 2003 e junho de 2004, de modo consecutivo. Os pacientes foram estudados no pré-operatório e no pós-operatório imediato. A avaliação do pré-operatório foi realizada com auxílio de questionário específico, por meio de entrevista, sempre pelo mesmo entrevistador. Os itens do questionário abordaram fatores de risco para CPP. A história pulmonar incluía antecedentes de doenças pulmonares, sintomatologia respiratória e consumo tabágico. Antecedentes respiratórios - presença de doenças pulmonares crônicas ou agudas - foram considerados. Na sintomatologia respiratória, foram pesquisados: presença de tosse, expectoração, dispnéia e broncoespasmo. A presença de pelo menos um sintoma era suficiente para considerar o doente sintomático. O consumo tabágico foi classificado a partir da carga-tabágica e os pacientes divididos em fumantes-atuais, ex-fumantes e não-fumantes [1]. O estado nutricional foi avaliado por meio do Índice de Massa Corporal (IMC). O peso (kg) foi verificado em balança digital (FILIZOLAÒ); a altura foi obtida com auxílio de antropômetro (cm), que estava junto à balança. Consideramos eutróficos os pacientes com IMC entre 21 e 25 kg/cm2 e, distróficos, aqueles com IMC menor que 21 ou maior que 25 kg/cm2 [1]. A presença de comorbidades também foi questionada. Foram critérios de exclusão: procedimento cirúrgico sem CEC, acesso cirúrgico que não fosse esternotomia mediana, duração anestésica total menor que 210 minutos, decúbito durante o procedimento diferente do dorsal, respiração espontânea no pós-operatório imediato e as cirurgias de urgência. Estas informações foram anotadas no questionário de coleta de dados por observação do prontuário médico e, caso necessário, questionadas junto à equipe cirúrgica.
Os pacientes que preencheram os critérios de inclusão no estudo foram recebidos em ventilação mecânica (Inter5Ò - Modelo I, fabricante Intermed), modalidade controlada, ciclada a volume, com volume corrente (VC) de 8 ml/kg do peso ideal (previamente calculado com IMC ideal para homens de 23 e mulher de 22 kg/m2), com fluxo inspiratório de 0,83 l/s, freqüência respiratória de 16 ciclos/min (mantendo relação inspiração:expiração maior que 1:2), PEEP de zero e, posteriormente, de 5 cmH2O, fração inspirada de oxigênio de 100%. Foram mantidos sedados com Midazolan e Citrato de Fentanila. Após, no mínimo, 15 minutos de ventilação, os valores de pico de pressão (PP) e pressão de platô (Ppl) foram medidos, a Ppl foi obtida após pausa pós-inspiratória, por oclusão do ramo expiratório, e o PP foi considerado o ponto máximo registrado no manômetro digital. Também, após 15 minutos, foi coletado sangue da artéria radial direita para realização de hemogasometria (Hemogasômetro Rapid Lab 860Ò).
Foram calculados a Cdin (VC/PP-5), Cest (VC/Ppl-5), Raw (PP-Ppl/0,83) e o índice de troca gasosa (PaO2/FiO2). Os doentes foram divididos em grupos com base nas variáveis pré-operatórias qualitativas, segundo sexo, idade (maior e menor que 70 anos), IMC (distróficos e eutróficos), antecedentes de doenças pulmonares, sintomas respiratórios e comorbidades (ausência e presença) e classificação tabágica (não-fumante, ex-fumante e fumante atual). Estes grupos foram, então, comparados em relação às variáveis pós-operatórias (Cdin, Cest, Raw, PaO2/FiO2). As variáveis qualitativas foram correlacionadas pelo Teste não-paramétrico de Mann-Whitney, sendo que as variáveis Cdin, Cest e PaO2/FiO2 foram apresentadas pela média e desvio-padrão, e a Raw apresentada pela mediana e intervalo interquartílico. Finalmente, as variáveis pós-operatórias foram comparadas com parâmetros considerados normais pelo Teste para uma proporção. Os testes foram considerados significativos quando p<0,05.
RESULTADOS
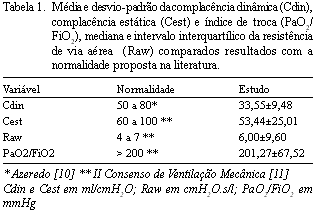
Foram avaliados 70 doentes com idade variando de 26 a 77 anos, sendo 60 (85,7%) com menos de 70 anos, predominando o sexo masculino (61%). A média de peso, altura e IMC foram, respectivamente, 68,55±14,46kg, 1,64±0,09m e 25,31±4,63 kg/m2, sendo 43% eutróficos e 57% distróficos. Relataram antecedente de doença pulmonar 18 (26%) doentes, eram portadores de sintomas respiratórios 45 (64%) e referiam comorbidades 53 (76%). Trinta e três (47,1%) doentes eram não-fumantes, 20 (28,6%) ex-fumantes e 17 (24,3%) fumantes-atuais. Os pacientes foram recebidos em unidade de terapia intensiva em ventilação mecânica com média de VC de 491,93±62,24 ml, gerando PP e Ppl de 20,47±3,45 cmH2O e 15,13±2,42 cmH2O, respectivamente. As medidas de Cdin, Cest e Raw foram, respectivamente, 33,55±9,48 ml/cmH2O, 53,44±25,01 ml/cmH2O e 6,41±2,86 cmH2O/l/s. A média do índice de troca gasosa foi de 201,27±67,52 mmHg. Comparando as variáveis obtidas no POi com os valores considerados normais [10,11], constatou-se que as médias dos valores de Cdin e Cest estavam abaixo do normal, enquanto que a mediana da Raw encontrava-se dentro dos limites de normalidade. Quanto ao índice de troca gasosa, apesar da média estar dentro da normalidade, 47,14% dos pacientes apresentaram estes valores reduzidos (Tabela 1).
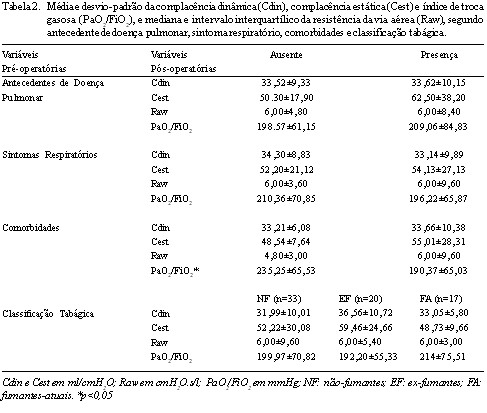
Os resultados das variáveis pós-operatórias segundo os fatores de risco são apresentados na Tabela 2. Não houve diferença significante entre os grupos com e sem antecedentes de doenças pulmonares, com e sem sintomas respiratórios e nem entre não-fumantes, ex-fumantes e fumantes atuais. Somente os grupos com e sem comorbidades apresentaram diferença no índice PaO2/FiO2, sendo que os pacientes que referiam comorbidades apresentaram este significativamente menor que aqueles que não referiam.
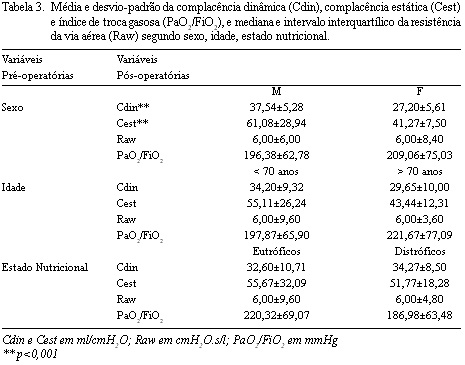
As complacências, dinâmica e estática, foram significativamente maiores nos homens, e não houve diferença significativa entre os sexos nas outras variáveis pós-operatórias. Também não houve diferença significativa entre os pacientes com idade maior ou menor de 70 anos, nem entre eutróficos e distróficos (Tabela 3).
COMENTÁRIOS
As complacências apresentaram-se diminuídas na maioria dos pacientes. Tais alterações podem ser atribuídas principalmente aos procedimentos intra-operatórios e, dentre eles, a ventilação mecânica que utiliza baixos volumes pulmonares e baixos níveis de PEEP, contribuindo assim para diminuição da Cest. A esternotomia altera principalmente a complacência da caixa torácica, a qual diminui mais de 80% de sua mobilidade até 7 dias após esternotomia. Isto leva à atelectasia, diminuindo a Cdin [8]. A CEC pode ser responsável pela alteração da Cest. A complacência pulmonar diminui após a CEC por acúmulo de líquido no interstício pulmonar e pela resposta inflamatória [9,12]. Auler Júnior et al. [13] e Nozawa et al. [14] também encontraram diminuição da Cest no pós-operatório imediato. Polese et al. [15], estudando a resistência de vias aéreas e a elastância, que é o inverso da complacência, encontraram também uma redução das complacências e aumento da resistência de vias aéreas após a cirurgia cardíaca com CEC. Sabe-se que pacientes submetidos à cirurgia de RM apresentam diminuição do índice de troca gasosa em relação aos valores pré-operatórios [16]. Pacientes após cirurgia cardíaca se beneficiam do recrutamento alveolar com utilização da PEEP, melhorando o índice de troca gasosa [13]. Quase metade dos doentes necessita de terapêutica adequada para reversão da hipoxemia, tais como, recrutamento alveolar, elevação dos níveis de PEEP ou oxigenioterapia.
Os pacientes portadores de doença pulmonar apresentaram complacências diminuídas em relação à normalidade, mas não diferiram significativamente dos pacientes sem doença. Isto nos leva a crer que os fatores intra-operatórios foram os principais responsáveis por alterar a mecânica respiratória no pós-operatório imediato. A ventilação mecânica no intra-operatório com baixos volumes correntes e baixos níveis de PEEP, em pacientes obstrutivos, evita processos de hiperinsuflação e auto-PEEP; mas, por outro lado, favorece a formação de atelectasias e distúrbios da ventilação-perfusão [17]. Este fato explicaria a redução das complacências nos dois grupos. A CEC pode causar disfunções respiratórias, sendo comum as atelectasias [16], fato potencializado pela manipulação do tórax e pelo decúbito. Estes levam à diminuição das complacências, podendo persistir em até seis dias [18]. Barbosa e Carmona [16] avaliaram a Cest em pacientes submetidos à cirurgia cardíaca e também encontraram diminuição desta no pós-operatório imediato. Os efeitos deletérios da CEC sobre a mecânica respiratória de pacientes com antecedentes de doenças pulmonares se sobrepuseram ao aumento da Cest esperado nos mesmos. Auler Júnior et al. [13] obtiveram índice de troca gasosa semelhante aos nossos resultados, utilizando também PEEP de 5 cmH2O, em pacientes submetidos à RM. O índice de troca gasosa diminui 59% em relação ao pré-operatório, melhorando até no segundo dia pós-operatório, mas não retornando aos valores iniciais [16,19].
Dos 45 pacientes que apresentaram sintomas respiratórios, somente um terço deles relatou antecedentes de doenças respiratórias, mostrando a importância de pesquisar os sintomas em todos os pacientes. Mas não houve diferença significativa nas propriedades mecânicas e nem no índice de troca gasosa entre os grupos com e sem sintomas, apesar da média do índice de troca gasosa para o grupo sintomático ser considerada hipóxia. Este, em pacientes pós-RM, diminui em relação ao pré-operatório provavelmente devido à indução anestésica e aos efeitos da CEC no interstício pulmonar [16]. Auler Júnior et al. [13] constataram que a PEEP aumenta a complacência, diminui a resistência e aumenta o índice de troca gasosa nos pacientes hipoxêmicos após cirurgia cardíaca. No nosso estudo, os pacientes com sintomas respiratórios apresentaram índice de troca gasosa menor que 200, mesmo com PEEP; sendo assim, são pacientes que merecem realizar escolha de PEEP ideal para que ocorra melhor recrutamento alveolar no pós-operatório, a fim de reverter a hipoxemia.
Também não houve diferença nas variáveis de mecânica respiratória para os grupos com e sem comorbidades; mas, no grupo com comorbidades, o índice de troca gasosa foi significativamente menor. Sendo o índice de troca gasosa um dos parâmetros utilizados como critério de extubação [16], pacientes diabéticos têm o tempo de ventilação mecânica aumentado [20]. Pode ser este um dos motivos de termos encontrado o índice de troca diminuído nos pacientes com comorbidades, pois uma das mais freqüentes foi o diabetes. Em pacientes submetidos à cirurgia cardíaca, o sexo é considerado fator de risco porque pacientes do sexo feminino são operados com idade mais avançada, podendo apresentar comorbidades relacionadas à idade [21,22].
As diferenças significativas das complacências entre os sexos podem ter ocorrido porque os pulmões dos homens eram maiores que os das mulheres. Quando utilizamos a complacência específica, que é uma maneira de comparar complacências de pulmões com volumes diferentes, não há diferença significativa entre os sexos. No índice de troca gasosa também não encontramos diferença significativa entre os sexos. Alguns autores têm encontrado maior tempo de ventilação mecânica para o sexo feminino [20,23]. Ambos os sexos apresentam diminuídas as variáveis de mecânica respiratória, sendo que estas parecem não alterar a decisão da extubação e, conseqüentemente, o tempo de ventilação mecânica.
Não encontramos diferença significativa entre os grupos acima e abaixo de 70 anos. Acreditamos que isso aconteceu principalmente porque o grupo com idade superior a 70 anos era muito pequeno. Outras características importantes, que não foram objetivos deste estudo, são as comorbidades relacionadas com a idade dos pacientes. Os idosos apresentaram menor Cdin, apesar da diferença não ser significativa. A queda da Cdin com o avanço da idade é facilmente explicada pelas características de envelhecimento do tórax, que levam à rigidez e diminuem a Cdin. Porém, nos dois grupos, a Cdin estava abaixo do normal, provavelmente pelas alterações intra-operatórias, tais como, a incisão, CEC e posicionamento no intra-operatório. A medida da Cest de pacientes idosos, normalmente apresenta-se normal ou aumentada, graças ao envelhecimento pulmonar e ao enfisema senil. Não encontramos diferença significativa na Cest com a idade, estando ela diminuída em relação à normalidade em ambos os grupos.
Parece que fatores intra-operatórios são os principais responsáveis pelas alterações da Cest. Sabe-se que o que determina maior complicação pulmonar pós-operatória no idoso é a instabilidade alveolar e a maior vulnerabilidade à formação de atelectasias [24]. Os pacientes idosos apresentam também diminuição da força muscular respiratória que pode aumentar o tempo de ventilação e, após a extubação, dificulta a reexpansão de áreas atelectasiadas, contribuindo para ocorrência de complicações [2]. E, finalmente, não houve diferença significativa no índice de troca gasosa com a idade, apesar de o grupo mais jovem ter apresentado valor médio menor que 200 mmHg. O estado nutricional é um parâmetro que tem sido avaliado nos pacientes submetidos à RM [16], pois a desnutrição leva à diminuição da resposta à hipóxia, diminuição da massa muscular e diminuição da defesa pulmonar por deficiência protéico-calórica [3,6].
O aumento de peso leva a alterações da mecânica respiratória, que levam à atelectasia. [6,25,26]. Pacientes obesos mórbidos, quando comparados a pacientes normais, ambos submetidos à cirurgia abdominal, apresentam a Cest reduzida à metade, e a Raw aumentada quase três vezes [25]. No nosso estudo, apesar da Cest ter sido menor nos pacientes distróficos, esta diferença não foi significativa; mas, é importante considerar que o grupo distrófico era constituído por pacientes com sobrepeso e abaixo do peso, e não de obesos mórbidos. Nossos resultados foram semelhantes aos de Barbosa e Carmona [16] em pacientes com sobrepeso submetidos à RM. Não houve diferença estatística entres os grupos eutróficos e distróficos, no índice de troca gasosa; porém, nos distróficos, este se apresentava com média menor que 200 mmHg, achado atribuído à possível existência de atelectasias e diminuição das respostas à hipoxemia. Acredita-se que pacientes obesos apresentam maiores atelectasias, e que não é possível desfazê-las com níveis de PEEP próximo ao fisiológico (3 a 5 cmH2O), valores usados na coleta dos dados. Pacientes eutróficos parecem se beneficiar da PEEP, mesmo com valores baixos, melhorando a área de troca e, conseqüentemente, o índice de troca gasosa.
O tabagismo é um fator de grande importância na avaliação pré-operatória, pois aumenta as complicações pulmonares [4,5]. No nosso estudo, não houve diferença significativa entre os grupos, todos apresentaram as variáveis de mecânica respiratória e índice de troca gasosa diminuídas em relação à normalidade. Acreditamos que não houve diferença porque os fumantes-atuais ficaram em abstinência por sete semanas em média, período suficiente para diminuição dos riscos cirúrgicos [5]. Apesar de não encontrarmos diferença significativa entre os grupos, sabe-se que pacientes tabagistas apresentam maior risco de complicação pulmonar no pós-operatório, pois não apresentam integridade do sistema respiratório suficiente para manter a ventilação alveolar após a extubação [18]. A fim de melhorar a evolução destes pacientes, diversas manobras podem ser utilizadas, tais como a fisioterapia pré e pós-operatória, a terapêutica medicamentosa e a manutenção da ventilação mecânica pós-operatória [6, 21].
CONCLUSÃO
Conclui-se que, independentemente dos fatores de risco, as complacências estão diminuídas em quase todos pacientes operados e a resistência das vias aéreas aumentada, em um terço deles. O índice de troca gasosa está diminuído em metade deles. O estudo também mostrou que, no pós-operatório imediato de pacientes submetidos à cirurgia de RM, os fatores de risco não influenciaram as variáveis mecânicas e o índice de troca gasosa. Este último mostrou-se alterado somente nos pacientes que apresentavam comorbidades.
AGRADECIMENTOS
Ao Prof. Dr. Carlos Roberto Padovani pela análise estatística dos resultados obtidos e à Diretoria do Hospital de Base de Bauru por ter permitido o estudo em seus pacientes.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Pereira EDB, Fernandes ALG, Anção MDS, Peres CDAP, Atallah APAN, Faresin SM. Prospective assessment of the risk of postoperative pulmonary complications in patients submitted to upper abdominal surgery. São Paulo Med J. 1999;117(4):151-60.
2. Fernandes CR, Ruiz Neto PP. O sistema respiratório e o idoso: implicações anestésicas. Rev Bras Anestesiol. 2002;52(4):461-70.
3. Saad IAB, Zambom L. Variáveis clínicas de risco pré-operatório. Rev Assoc Med Brás. 2001;47(2):117-24.
4. Bluman LG, Mosca L, Newman N, Simon DG. Preoperative smoking habits and postoperative pulmonary complications. Chest. 1998;113(4):883-9.
5. Nakagawa M, Tanaka H, Tsukuma H, Kishi Y. Relationship between the duration of the preoperative smoke-free period and the incidence of postoperative pulmonary complications after pulmonary surgery. Chest. 2001;120(3):705-10.
6. Doyle RL. Assessing and modifying the risk of postoperative pulmonary complications. Chest. 1999;115(5 suppl.):77S-81S.
7. Chumillas S, Ponce JL, Delgado F, Viciano V, Mateu M. Prevention of postoperative pulmonary complications through respiratory rehabilitation: a controlled clinical study. Arch Phys Med Rehabil. 1998;79(1):5-9.
8. Ragnarsdóttir M, Kristjánsdóttir Á, Ingvarsdóttir I, Hannesson P, Torfason B, Cahalin L. Short-term changes in pulmonary function and respiratory movements after cardiac surgery via median sternotomy. Scand Cardiovasc J. 2004;38(1):46-52.
9. Massoudy P, Zahler S, Becker BF, Braun SL, Barankay A, Meisner H. Evidence for inflammatory responses of the lungs during coronary artery bypass grafting with cardiopulmonary bypass. Chest. 2001;119 (1):31-6.
10. Azeredo, CAC. Modificações da constante de tempo durante a ventilação mecânica: um desafio permanente. In: Ventilação mecânica invasiva e não invasiva. Rio de Janeiro:Revinter;1994. p.1-48.
11. Consenso Brasileiro de Ventilação Mecânica (II). J Pneumologia. 2000;26(2):16-20.
12. Huang H, Yao T, Wang W, Zhu D, Zhang W, Chen H et al. Continuous ultrafiltration attenuates the pulmonary injury that follows open heart surgery with cardiopulmonary bypass. Ann Thorac Surg. 2003;76(1):136-40.
13. Auler Júnior JO, Carmona MJ, Barbas CV, Saldiva PH, Malbouisson LM. The effects of positive end-expiratory pressure on respiratory system mechanics and hemodynamics in postoperative cardiac surgery patients. Braz J Med Biol Res. 2000;33(1):31-42.
14. Nozawa E, Kobayashi E, Matsumoto ME, Feltrim MI, Carmona MJ, Auler Júnior JO. Avaliação dos fatores que influenciam no desmame de pacientes em ventilação mecânica prolongada após cirurgia cardíaca. Arq Bras Cardiol. 2003;80(3):301-10.
15. Polese G, Lubli P, Mazzucco A, Luzzani A, Rossi A. Effects of open heart surgery on respiratory mechanics. Intensive Care Med. 1999;25(10):1092-9.
16. Barbosa RAG, Carmona MJC. Avaliação da função pulmonar em pacientes submetidos à cirurgia cardíaca com circulação extracorpórea. Rev Bras Anestesiol 2002;52(6):689-99.
17. Vieira JE, Silva BAR, Garcia Júnior D. Padrões de ventilação em anestesia: estudo retrospectivo. Rev Bras Anestesiol. 2002;52(6):756-63.
18. Ferreira Júnior FH, Boas AGV, Gonnelli CA, Puig LB, Stolf N. Assistência ventilatória mecânica em pós-operatório de cirurgia cardíaca. An Paul Med Cir. 2003;130(1):22-30.
19. Taggart DP, El-Fiky M, Carter R, Bowman A, Wheatley DJ. Respiratory dysfunction after uncomplicated cardiopulmonary bypass. Ann Thorac Surg. 1993;56(5):1123-8.
20. Branca P, McGaw P, Light R. Factors associated with prolonged mechanical ventilation following coronary artery bypass surgery. Chest. 2001;119(2):537-46.
21. Schüller D, Morrow LE. Pulmonary complications after coronary revascularization. Curr Opin Cardiol. 2000;15(5):309-15.
22. Woods SE, Noble G, Smith JM, Hasselfeld K. The influence of gender in patients undergoing coronary artery bypass graft surgery: an eight-year prospective hospitalized cohort study. J Am Coll Surg. 2003;196(3):428-34.
23. Price JA, Rizk NW. Postoperative ventilatory management. Chest. 1999;115(5 suppl):130S-7.
24. Medeiros AC, Rocha KBF, Dantas Filho AM, Aires Neto T, Pinto JR Fel, Medeiros BC. Repercussões do tempo operatório em pulmões de ratos idosos. Acta Cir Bras 2003;18(Suppl. 1):40-4.
25. Pelosi P, Croci M, Ravagman I, Vicardi P, Gattinoni L. Total respiratory system, lung and chest wall mechanics in sedated-paralysed postoperative morbidly obese patients. Chest. 1996; 109(1):144-51.
26. Platell C, Hall JC. Atelectasis after abdominal surgery. J Am Coll Surg. 1997;185(6):584-92.
 All scientific articles published at rbccv.org.br are licensed under a Creative Commons license
All scientific articles published at rbccv.org.br are licensed under a Creative Commons license