INTRODUÇÃO
Nos últimos anos, tornaram-se crescentes os avanços na monitorização das trocas gasosas e mecânica respiratória do paciente submetido a ventilação mecânica (VM). A monitorização destes parâmetros é útil na caracterização da fisiopatologia das doenças respiratórias, auxiliando no ajuste adequado dos parâmetros ventilatórios, reduzindo o risco de complicações induzidas pelo ventilador e otimizando a interação do paciente com o mesmo. Tais informações irão auxiliar, inclusive, a determinar o momento ideal para a descontinuidade do suporte ventilatório [1].
A anestesia e determinadas cirurgias predispõem a alterações na mecânica respiratória, nos volumes pulmonares e nas trocas gasosas [2]. Na cirurgia cardiotorácica, considerada de grande porte, inúmeras complicações podem ocorrer, entre elas as de causa respiratória, que culminam com a necessidade de cuidados intensivos, bem como suporte ventilatório por tempo prolongado. Nos pacientes submetidos a cirurgia com circulação extracorpórea (CEC), particularmente, podem ocorrer reações inflamatórias desencadeadas por este procedimento, que acarretam deterioração da função pulmonar no pós-operatório [3], sendo estas complicações responsáveis pelo prolongamento do tempo de internação com aumento dos custos hospitalares [4], além de ser importante causa de morbidade e mortalidade [5-7].
Apesar da modernização dos procedimentos utilizados em cirurgia cardíaca, a função pulmonar ainda é prejudicada [7]. Após o procedimento cirúrgico, os pacientes estão mais propensos a desenvolverem complicações respiratórias. Cerca de 65% dos pacientes desenvolvem atelectasias e 3% adquirem pneumonia [4]. Por essa razão, a fisioterapia possui papel essencial no tratamento destes pacientes, com o objetivo de prevenir ou amenizar tais complicações [3]. Sua atuação inicia-se com a aplicação de técnicas de desmame ventilatório descritas em alguns estudos [8,9] e estende-se até manutenção do paciente em ventilação espontânea após a extubação [10].
A motivação deste estudo surgiu a partir da vivência dos autores na Unidade Pós-operatória de Cirurgia Cardiotorácica do Hospital das Clínicas de Ribeirão Preto - FMRP (Faculdade de Medicina de Ribeirão Preto). Neste local, a atuação fisioterapêutica ocorre em todos os momentos da recuperação do paciente, contando com a integração de uma equipe multidisciplinar. É descrito na literatura que, além da relativa escassez, os trabalhos relacionados à abordagem da fisioterapia nas complicações pulmonares apresentam resultados divergentes. Diante da considerável incidência destas complicações no pós-operatório de cirurgia cardíaca e da importância da fisioterapia em sua prevenção e tratamento, realizou-se a presente revisão bibliográfica, com o objetivo de reunir informações relevantes sobre este assunto.
Para obtenção dos dados deste trabalho, utilizou-se uma estratégia de pesquisa eletrônica para revisões bibliográficas e artigos científicos, com o objetivo maior de identificar estudos e diretrizes que relacionam atuação fisioterapêutica e cirurgia cardiotorácica. A pesquisa foi realizada em artigos publicados nos últimos 20 anos, disponibilizados na base de dados do MEDLINE, usando os termos "physiotherapy", "cardiac surgery", "respiratory monitoring" e "respiratory complications". Procuraram-se, também, trabalhos relevantes de autores brasileiros, particularmente publicados pela Revista Brasileira de Cirurgia Cardiovascular e pelos Arquivos Brasileiros de Cardiologia, órgãos de divulgação oficial da cardiologia brasileira, com os descritores "fisioterapia" e "monitorização". Além dessas consultas, foram acrescentados dados de investigações realizadas em nível de pós-graduação na Divisão de Cirurgia Torácica e Cardiovascular da FMRP-USP.
Foram incluídos na pesquisa ensaios clínicos randomizados, metanálises, artigos de revisão e diretrizes de consensos, relacionando fisioterapia, monitorização respiratória, cirurgia cardíaca e suas complicações. Conforme o diagrama da Figura 1, foram encontradas 623 publicações do MEDLINE potencialmente relevantes, das quais restaram 55 por preencherem todos os critérios do rigor científico.
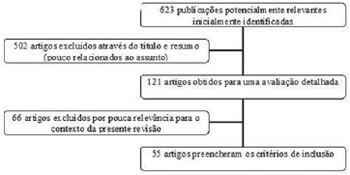
Fig. 1 - Esquema da estratégia de seleção das publicações encontradas através da busca a ferramenta eletrônica
As alterações respiratórias no pós-operatório podem estar relacionadas à função pulmonar e cardíaca prévia, ao uso de CEC, ao grau de sedação [11], à intensidade da manipulação cirúrgica e ao número de drenos pleurais [12], sendo os fatores intra-operatórios os principais responsáveis por alterar a mecânica respiratória no pós-operatório imediato [5,13].
A anestesia geral parece reduzir a capacidade residual funcional (CRF) em cerca de 20%; a circulação extracorpórea prejudica a troca gasosa e os pacientes, cujas artérias mamárias são dissecadas, apresentam um risco maior de extravasamento de líquido para pleura com subseqüentes complicações pulmonares [3].
A passagem de sangue por um circuito artificial na CEC impõe ao organismo um número de alterações importantes, como a mudança do regime do fluxo sangüíneo, possível aumento do gradiente de temperatura e estresse mecânico sobre os elementos figurados do sangue devido ao seu contato com superfícies não endoteliais, filtros, compressão e turbulências, entre outros. Com este processo, há o desencadeamento de uma cascata de reações inflamatórias com conseqüências pós-cirúrgicas. Estas reações sempre acontecem, em menor ou maior grau, sendo mais evidentes e deletérias em idosos e neonatos, podendo se manifestar por uma febre ou até mesmo levar ao óbito [14].
As complicações respiratórias (Figura 2) após a cirurgia de revascularização miocárdica (CRVM) estão associadas à incisão (esternotomia) e à presença de drenos pleurais que, por sua vez, reduzem o volume residual (VR), a capacidade pulmonar total (CPT), a capacidade vital e a CRF, levando à formação de atelectasias, com alterações da relação ventilação-perfusão (V/Q), da pressão parcial de gás carbônico no sangue arterial (PaCO2) e pressão parcial de oxigênio no sangue arterial (PaO2) [5]. Ocorre nos pulmões um aumento no extravasamento de água extravascular causado pelas células inflamatórias, com preenchimento alveolar, levando à inativação do surfactante e ao colapso de algumas regiões, modificando a relação V/Q, alteração dos valores de PaO2 e PaCO2, decréscimo na SaO2 com considerável aumento no trabalho respiratório no período pós-operatório [7,10]. A exposição à hipotermia durante a CEC também afeta a função pulmonar negativamente, causando prejuízo para o endotélio pulmonar [15].
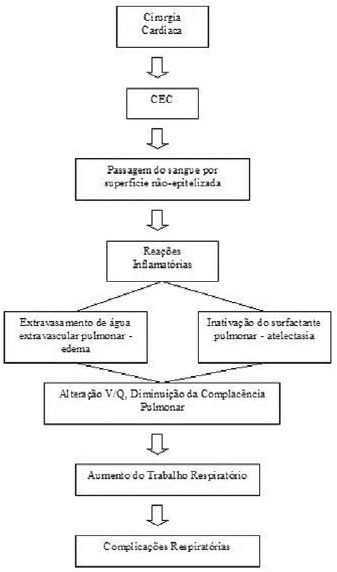
Fig. 2 - Alterações decorrentes a circulação extracorpórea
A gravidade da lesão pulmonar associada à CEC está relacionada com a duração da cirurgia e com a faixa etária, principalmente em crianças mais jovens [15]. Pacientes operados sem uso de CEC demonstram melhor preservação da função pulmonar e menor tempo de intubação traqueal quando comparados àqueles operados com CEC [16]. Uma das causas da prolongação do tempo de VM está relacionada ao tempo prolongado de CEC. Akdur et al. [17] observaram que, entre os pacientes submetidos a cirurgia cardíaca com alterações respiratórias obstrutivas e restritivas, os que permaneceram entubados por mais de 24 horas necessitaram de um período maior de internação e recuperação, quando comparados a pacientes que foram retirados de VM em um período inferior a 24 horas.
A incidência de complicações pulmonares é difícil de ser determinada pela literatura, devido à separação realizada pelos autores, como complicações de significância clínica e mesmo radiológica da doença [18]. Feltrin et al. [19] propuseram uma graduação em quatro níveis de gravidade: grau 1 - tosse seca, microatelectasia e dispnéia; grau 2 - tosse produtiva, broncoespasmo, hipoxemia, atelectasia e hipercapnia; grau 3 - derrame pleural, pneumonia, pneumotórax e reintubação; grau 4 - insuficiência ventilatória. Todos estes fatores irão determinar a necessidade de suporte ventilatório por tempo indeterminado, com grau variável de sofisticação.
ABORDAGEM FISIOTERAPÊUTICA E MONITORIZAÇÃO RESPIRATÓRIA NO PROCESSO QUE ENVOLVE A CIRURGIA CARDÍACA
O papel da fisioterapia em cirurgia cardíaca
Historicamente, a fisioterapia respiratória tem sido empregada profilaticamente em pacientes submetidos a cirurgias cardíacas com o objetivo de reduzir o risco de complicações pulmonares, como a retenção de secreções pulmonares, atelectasias e pneumonia [3]. A fisioterapia no período pré e pós-operatório faz parte do tratamento de pacientes submetidos a cirurgias cardíacas, especialmente nas subpopulações que apresentam maior risco de desenvolver complicações cardiorrespiratórias pós-operatórias [20]. O atendimento engloba diversas técnicas e as mais comumente empregadas no período pós-operatório imediato incluem exercícios de padrões ventilatórios (incursões profundas), deambulação precoce, cinesioterapia, posicionamento e estímulo à tosse [3].
A fisioterapia respiratória, após a chegada na UTI, contribui muito para a ventilação adequada e o sucesso da extubação [11].
Abaixo, seguem os períodos de atuação fisioterapêutica em cirurgia cardíaca.
Pré-operatório
A maior atenção ao paciente no período pré-operatório pode influenciar na sua possível e mais rápida recuperação pós-operatória [18]. Os pacientes devem receber orientações sobre a cirurgia e o pós-operatório imediato e receber informações sobre a importância dos exercícios respiratórios e deambulação precoce a ser realizada [16]. Informações como a história prévia do paciente, presença de doença pulmonar obstrutiva crônica (DPOC), tabagismo, obesidade e idade são relevantes, pois a melhor recuperação da função pulmonar depende de adequada avaliação pré-operatória, com determinação do risco cirúrgico [5]. Importantes fatores de risco para a cirurgia cardíaca incluem: características demográficas e comorbidades dos pacientes: idade > 70 anos, tosse e expectoração, diabete melito, tabagismo, doença pulmonar obstrutiva crônica, Índice de Massa Corpórea (IMC) > 27 e função pulmonar (VEF1 < 75% e VEF1/CVF < 70%, sendo FEV 1 o volume expirado forçado no 1º segundo e CVF a capacidade vital forçada) [6].
Vários estudos demonstram que a realização de fisioterapia pré-operatória é mais eficaz na redução de complicações respiratórias nos pacientes com risco maior ou moderado do que naqueles cujo risco era baixo. A intervenção por meio de treinamento muscular inspiratório intensivo com aparelho de carga linear baseada em 30% da pressão inspiratória máxima, com aumentos progressivos em pacientes de alto risco para cirurgia eletiva de revascularização do miocárdio, é capaz de reduzir o risco de complicações pulmonares grau e" 2 (graduação citada no estudo de Feltrim et al. [19]), porque melhora a força e endurance dos músculos respiratórios.
Admissão do paciente na Unidade de Pós-operatório de Terapia Intensiva
Ao final do procedimento cirúrgico, os pacientes são transferidos sob ventilação manual a uma unidade de pós-operatório onde é instalada a VM. A recuperação anestésica permite que o paciente reassuma a ventilação espontânea. Durante a VM, recomenda-se a utilização de volume-corrente de 8 a 10 mL/kg na modalidade volume controlado ou pico/platô de pressão inspiratória suficiente para manter este mesmo volume na modalidade pressão controlada [9], e como utilizado em estudo de Ambrozin e Cataneo [13] com PEEP (pressão positiva expiratória ao final da expiração) de 5 cmH2O e fração inspirada de oxigênio (FiO2) de 100%. Uma ventilação protetora (volume corrente "fisiológico" e PEEP) também pode ser utilizada durante anestesia geral e pós-operatório. Como avaliada em alguns estudos, observou-se que com o uso da mesma houve redução na resposta inflamatória na cirurgia cardíaca, melhora na função pulmonar, resultando em uma extubação mais precoce [21].
Durante este período de VM deve ser monitorizada a FiO2, o fluxo, freqüência respiratória, volume corrente, pressão inspiratória, pressão final positiva, tempo inspiratório e expiratório, além da oximetria de pulso. Realiza-se a avaliação da expansibilidade torácica e simetria do murmúrio vesicular na ausculta pulmonar. Alguns ajustes dos parâmetros ventilatórios podem ser realizados a partir dos valores da gasometria arterial. A FiO2 deve ser suficiente para manter uma PaO2 entre 80 e 90 mmHg e uma SaO2 acima de 90% [11]. A partir desta avaliação e análise da monitorização, é decidido se há necessidade de intervenção fisioterapêutica para a contribuição na evolução do desmame ventilatório, respeitando-se sempre a estabilidade hemodinâmica do paciente.
Após a estabilização hemodinâmica completa, o ideal é a extubação, realizado após avaliação clínica e laboratorial adequadas, estando o paciente bem monitorizado [11]. Os critérios utilizados para a extubação são: freqüência respiratória <25 ipm, PaO2/FiO2 >200; PaCO2 entre 35 e 45 mmHg, pressão inspiratória máxima >25cmH2O, respiração espontânea, a presença de reflexos protetores de vias aéreas, obediência a comandos verbais simples, saturação periférica de O2 (SpO2) > 90% com FIO2 = 0, 21, volume corrente > 7 ml/kg, capacidade vital > 10 mL/kg e índice de FR/Vc < 80. Antes de proceder à extubação, a cabeceira do paciente deve ser elevada, mantendo-se uma angulação entre 30º e 45º. Também é indicado que se aspire a via aérea do paciente antes de extubá-lo [9]. A Figura 3 mostra o processo que envolve a evolução do paciente a partir da admissão na Unidade Intensiva de Pós-operatório.
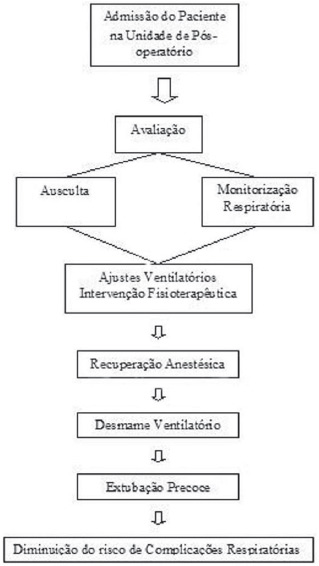
Fig. 3 - Admissão e evolução do paciente no pós-operatório de cirurgia cardíaca
Devido às complicações decorrentes da CEC e da própria manipulação cirúrgica, alguns pacientes necessitam de suporte ventilatório prolongado. A VM pode levar a uma lesão pulmonar que pode ser induzida por quatro mecanismos específicos: excessiva distensão regional de células e/ou tecidos causada pela aplicação de pressões ou forças que não existem durante a respiração normal; baixo volume pulmonar no final da expiração, o que causa um recrutamento e colapso repetido de unidades alveolares instáveis; desativação do surfactante pulmonar pelas oscilações impostas pelo estresse; e a elevação da interdependência elevada entre células e tecidos vizinhos com diferentes propriedades mecânicas [21]. A pneumonia e a atelectasia também são complicações respiratórias associadas à dependência da assistência ventilatória mecânica [10]. Por estes motivos, estes pacientes que permanecem intubados por um longo período no pós-operatório de cirurgia cardíaca e têm suas funções pulmonares deterioradas devem ser submetidos a longa e intensa fisioterapia [17].
Nos casos de grande comprometimento pulmonar e baixa SaO2, podemos aumentar a PEEP para melhorar a oxigenação, não à custa de incrementos na pressão inspiratória e volume corrente, que são mais agressivos ao pulmão [11]. O prejuízo das vias respiratórias pode ser diminuído por meio da utilização de volumes correntes baixos e aplicação de uma PEEP adequada [21]. A PEEP não deve exceder 12 a 15 mmHg e não deve ser utilizado quando há baixo débito cardíaco [11] devido à possibilidade de instabilidade hemodinâmica. Quando utilizados valores de PEEP de 10 e 15 cmH2O, observam-se mudanças significativas na complacência pulmonar devido ao recrutamento alveolar suplementar. Melhoras no índice de oxigenação também podem ser observadas com o emprego desta técnica.
Técnicas de posicionamento, hiperinsuflação manual, vibração na parede torácica e aspiração endotraqueal têm sido usadas para a remoção de secreção brônquica e melhora da relação V/Q após a cirurgia cardíaca [22]. Recomenda-se a realização de exercícios ativos em pacientes sob VM capazes de executá-los, na ausência de contra-indicações, com o objetivo de diminuir a sensação de dispnéia, aumentar a tolerância ao exercício, reduzir a rigidez e dores musculares e preservar a amplitude articular [9]. Mudanças periódicas de decúbito têm se mostrado eficiente para evitar o prejuízo às vias aéreas [21].
Rosa et al. [23] observaram que os valores da SpO2, após a aplicação de um protocolo de atendimento (compressão torácica manual na fase expiratória, hiperinsuflação manual, instilação de solução fisiológica e aspiração traqueal), mantiveram-se acima do valor de base por até duas horas. Foi observada ainda, por meio do cálculo de diversas variáveis, uma redução significativa na resistência das vias aéreas após a terapia de higiene brônquica em relação ao grupo controle onde só foi realizada a aspiração traqueal.
A dependência do suporte ventilatório está diretamente relacionada à incidência de morbidade, e o aumento do tempo de internação nas Unidades de Terapia Intensiva com o conseqüente aumento do tempo de hospitalização. Pode-se diminuir a incidência de complicações pulmonares e o tempo de hospitalização, reduzindo-se o tempo de início de desmame e desconectando o paciente, o mais precocemente possível, do suporte ventilatório mecânico que, usualmente, compromete mais de 40% do tempo total de VM. Logo que os pacientes apresentem uma ventilação espontânea satisfatória, ou seja, estejam aptos a sustentar a ventilação com efetiva troca gasosa, esses processos devem ser iniciados. É nesse momento de transição entre VM e ventilação espontânea que muitos distúrbios respiratórios se instalam e são agravados por fatores restritivos, como sedação, algias e presença de drenos torácicos e abdominais [10].
O desmame da VM (transição da ventilação artificial para a espontânea) pode ser realizado utilizando-se pressão de suporte (PSV) ou a ventilação mandatória intermitente sincronizada (SIMV). A triagem sistemática de pacientes aptos para a realização do teste de respiração espontânea deve ser realizada diariamente pelo fisioterapeuta da UTI, seguindo protocolo multidisciplinar da respectiva unidade [9].
Ainda, para a retirada de VM ou desmame, pode-se lançar mão da prova de respiração espontânea ou da retirada progressiva. Na primeira modalidade, o paciente é colocado em respiração espontânea sem assistência (tubo T) ou com mínimo suporte ventilatório através da pressão positiva contínua na via aérea (CPAP) ou, ainda, sob um baixo nível de pressão de suporte. Já a segunda constitui um processo mais gradual em que se diminui, progressivamente, o trabalho ventilatório do paciente. Essas técnicas foram validadas em dois ensaios clínicos randomizados e foi observado que aproximadamente 75% dos pacientes toleraram a prova de respiração espontânea. A maioria dos pacientes que se recupera do episódio de falência respiratória aguda suporta a prova de respiração espontânea, mas quando é necessária a retirada progressiva da VM, o tempo gasto para o desmame é substancial, chegando a, aproximadamente, 40% do período total de permanência na VM ou a até 60% para pacientes com doença pulmonar obstrutiva crônica [8].
Costa et al. [8] compararam o desmame em pacientes cardiopatas e não cardiopatas utilizando pressão de suporte ou tubo T e concluíram que no modo pressão de suporte ocorreu melhora da oxigenação e dos parâmetros funcionais respiratórios, demonstrado pela diminuição da freqüência respiratória pelo menos durante os primeiros 15 minutos e aumento do volume minuto e volume corrente. Na comparação intergrupos, entre os cardiopatas e não cardiopatas, registrou-se entre os primeiros valores significativamente menores de freqüência cardíaca nos 30 minutos em que permaneceram em pressão de suporte, quando comparados ao tubo T, provavelmente devido ao uso de drogas específicas, como propranolol, digoxina, captopril, isossorbida e amiodarona. Porém, houve maior incidência de alterações eletrocardiográficas no segmento ST e uma tendência maior a ocorrência de arritmias no grupo dos cardiopatas. Já dentre os pacientes não cardíacos houve tendência a maior incidência de taquicardia.
Abordagem fisioterapêutica após a extubação
Após a extubação, inicia-se uma fase importante do atendimento fisioterapêutico com o objetivo primordial de manutenção de ventilação espontânea no paciente, evitando o retorno à prótese ventilatória [10].
Dentre os recursos empregados na fisioterapia respiratória estão manobras de higiene brônquica e expansão pulmonar, CPAP, BIPAP (dois níveis de pressão na via aérea), EPAP (pressão positive expiratória), RPPI (respiração com pressão positiva intermitente) e o uso de inspirômetro de incentivo (EI), que constituem recursos seguros e de fácil aplicação no período pós-operatório [5].
Os exercícios respiratórios aumentam a coordenação e eficiência dos músculos respiratórios e mobilizam a caixa torácica. São realizados na forma ativa, com a orientação e o auxílio do fisioterapeuta na execução [12]. Os exercícios de inspirações profundas, com no mínimo cinco incursões seguidas, mantidas por cinco a seis segundos, são eficazes no tratamento e prevenção de atelectasias refratárias, com melhora na capacidade vital e complacência pulmonar. Além disso, estes exercícios melhoram o volume corrente e facilitam a remoção de secreções [3].
Com o uso de anestésicos, drogas narcóticas e a interrupção da ventilação no intra-operatório durante o período de circulação extracorpórea, associados à dor, há diminuição da função ciliar, limitação do esforço inspiratório e prejuízo da eficácia do reflexo de tosse, favorecendo o acúmulo de secreção pulmonar [24]. O estímulo da tosse vem sendo empregado como técnica de higiene brônquica para remoção de secreções em pacientes no pós-operatório de cirurgia cardíaca [6,7]. A inalação de solução salina hipertônica com NaCl a 6% associada à fisioterapia respiratória convencional mostra-se eficaz no clearance mucoliciliar, induzindo a tosse produtiva [24].
A intervenção fisioterapêutica na reabilitação cardíaca é rotineiramente empregada em pacientes que foram submetidos a cirurgia cardíaca. A aplicação de exercícios de respiração profunda, estímulo à tosse, manobras de vibração na caixa torácica e o CPAP podem prevenir a deterioração da função pulmonar e reduzir a incidência de complicações pulmonares [7].
A ventilação colateral é importante para o funcionamento normal dos pulmões e os autores deste estudo citam que a aplicação de uma PEEP pode promover uma distribuição mais homogênea da ventilação pulmonar através dos canais colaterais interbronquiais, prevenindo o colapso na expiração. Então, a intervenção fisioterapêutica associada à aplicação de PEEP por meio de uma máscara em um circuito pressurizado pode ser eficaz para minimizar as complicações pós-operatórias. A PEEP auxilia na remoção de secreções para os brônquios principais, facilitando a sua expectoração. Uma menor incidência de complicações foi observada em um grupo de pacientes no qual a intervenção fisioterapêutica foi associada à aplicação de PEEP. No entanto, os volumes pulmonares não se restabeleceram completamente até o 5º pós-operatório, sugerindo a necessidade da continuidade do tratamento após o período de internação hospitalar. Ainda, existem estudos que demonstraram que a aplicação profilática de PEEP não apresentou benefícios quando comparada à abordagem fisioterapêutica sem PEEP, em pacientes submetidos à cirurgia torácica [7].
Romanini et al. [5] compararam o uso de RPPI e o EI em pacientes após a cirurgia de revascularização do miocárdio e concluíram que existe uma diferença funcional entre o RPPI e o EI. O RPPI é uma técnica de expansão pulmonar na qual um aparelho injeta ar pressurizado nas vias aéreas do paciente. Já o EI caracteriza-se por um dispositivo de exercícios respiratórios que fornece um estímulo visual do volume inspirado durante cada incursão ativa, melhorando a capacidade respiratória. Para uma reversão mais rápida de hipoxemia, o RPPI foi mais eficiente em comparação com o EI. No entanto, o EI parece ser mais eficaz na melhora da força muscular respiratória. Já Thomas e McIntoshi [25] conduziram uma metanálise para analisar as publicações conflitantes sobre a eficácia dos EI, RPPI e exercícios de respiração profunda na prevenção de complicações pulmonares pós-operatórias de pacientes submetidos a cirurgias abdominais superiores. As conclusões foram de que os exercícios de respirações profundas e o uso do EI são mais eficazes quando comparados a grupos de pacientes que não fizeram nenhum tipo de tratamento. Esta significante heterogeneidade entre os estudos pode ser atribuída a pobre metodologia e a diferentes tipos de tratamento empregados nos estudos analisados.
Para Agostini et al. [26], o EI após a cirurgia torácica é relativamente benéfico para verificar a função pulmonar e avaliar sua recuperação após a cirurgia. A fisioterapia com ou sem o uso do inspirômetro de incentivo reduz a incidência de complicações pós-operatórias e melhora a função pulmonar, mas atualmente não há nenhuma evidência de que o uso do inspirômetro isoladamente pode substituir a função do fisioterapeuta. Os profissionais devem estar atentos ao fato de que, apesar do inspirômetro fornecer informações sobre a recuperação pulmonar, a fisioterapia convencional permanece sendo o tratamento mais eficaz na recuperação do paciente e na prevenção de complicações pós-operatórias.
Vários trabalhos comprovaram a eficiência da ventilação não-invasiva (VNI) na terapêutica do desmame e manutenção da ventilação espontânea. A utilização desse tipo de procedimento promove o decréscimo do trabalho ventilatório, a diminuição do índice de dispnéia e o aumento do volume residual, prevenindo, portanto, a presença de atelectasias e favorecendo o recrutamento alveolar, como também incrementando PaO2 [10].
No pós-operatório tardio de cirurgia cardíaca, a realização de exercícios em pacientes com doença valvar pode melhorar sua tolerância aos exercícios e a qualidade de vida, embora não haja mudanças significativas na função pulmonar [27].
A Tabela 1 mostra as algumas complicações respiratórias decorrentes da cirurgia e algumas sugestões de possíveis intervenções fisioterapêuticas avaliadas em alguns estudos.
A FISIOTERAPIA EM NÍVEL DE PÓS-GRADUAÇÃO NA DIVISÃO DE CIRURGIA TORÁCICA E CARDIOVASCULAR DA FACULDADE DE MEDICINA DE RIBEIRÃO PRETO - USP
Com base em experiência adquirida em tempo superior a 10 anos treinando e utilizando os serviços de aprimorandos recém-formados em fisioterapia e, com o crescente interesse desses profissionais em participarem de programas de pós-graduação, o Departamento de Cirurgia e Anatomia da FMRP-USP criou uma linha de pesquisa em seu curso. Essa experiência tem sido bastante produtiva, agregando fisioterapeutas aos cuidados dos pacientes submetidos a cirurgias cardiotorácicas. Embora, a sessão posterior dessa revisão questionará a real importância da atividade fisioterapêutica, a observação da evolução diária e a melhora do atendimento aos pacientes são evidentes. É possível que as dificuldades dessa comprovação em números sejam difíceis, sem significar que a fisioterapia não tenha valor real.
Dentro dos projetos desenvolvidos, três, já concluídos, relacionam-se com o período pré-operatório. O primeiro deles estudou o efeito de um programa pré-operatório de reabilitação da musculatura inspiratória na evolução hospitalar de pacientes submetidos a operações cardíacas. Nesse estudo, 30 pacientes voluntários, de ambos os sexos, com idade mínima de 50 anos, e candidatos à operação de revascularização cirúrgica do miocárdio e/ou operação valvar cardíaca foram distribuídos aleatoriamente em dois grupos. Em um grupo, 15 pacientes foram submetidos a um período mínimo de 2 semanas de treinamento da musculatura inspiratória utilizando um incentivador respiratório marca "ThresholdÒ IMT" (Respironics, Cedar Grove, NJ, EUA), com carga de 40% da pressão inspiratória máxima (PI Max). Os outros 15 pacientes receberam apenas orientações gerais, sem treinamento objetivo da musculatura respiratória.
Compararam-se os valores espirométricos antes e após o treinamento dentro de cada grupo. A evolução da PI Max, da pressão expiratória máxima (PE Max) e da gasometria arterial de ambos os grupos, antes e após o treinamento, bem como a sua evolução temporal no pós-operatório. Compararam-se, também, a evolução clínica de ambos os grupos. Observou-se que o treinamento causou elevação significativa da capacidade vital forçada (CVF) e da ventilação voluntária máxima (VVM), bem como redução da relação entre o volume expiratório forçado no primeiro segundo (VEF1) com a CVF. Todavia, não houve diferença na evolução gasométrica e da PI Max, PE Max, tampouco na evolução clínica entre ambos os grupos. Concluiu-se que o treinamento da musculatura respiratória inspiratória em regime domiciliar, além de factível e seguro, resultou em melhora da capacidade vital forçada e da ventilação voluntária máxima, embora o benefício clínico não tenha sido evidente no grupo de pacientes estudados [28].
O segundo estudo focou o conhecimento prévio dos fatores de risco para a necessidade de ventilação mecânica invasiva prolongada, com a finalidade de proporcionar oportunidade de medidas profiláticas e o melhor gerenciamento dos recursos disponíveis. Assim, os objetivos deste estudo foram: 1) avaliar a incidência e as causas da ventilação mecânica invasiva por mais de 48 horas (VMIP) no pós-operatório de cirurgia cardíaca com circulação extracorpórea e 2) identificar os fatores de risco pré e intra-operatórios para a necessidade de ventilação mecânica invasiva prolongada (>48h). Foram analisadas, retrospectivamente, as informações clínicas de 501 pacientes adultos consecutivamente submetidos a operações cardiovasculares com circulação extracorpórea, no período de 10 de janeiro de 2002 a 31 de dezembro de 2005.
Verificou-se a incidência de 10,8% (54 pacientes) de ventilação mecânica invasiva prolongada (VMIP) no pós-operatório. As complicações respiratórias foram as principais responsáveis pela necessidade de VMIP (48,7%), seguidas da instabilidade hemodinâmica (22,2%) e das complicações neurológicas (14,8%). Foram identificados como fatores isolados associados à necessidade de ventilação mecânica invasiva prolongada no pós-operatório: idade superior a 60 anos, classe funcional III/IV NYHA, endocardite, tabagismo ativo, estado clínico crítico no pré-operatório, DPOC, tempo de CEC >120 minutos, cirurgia não eletiva e cirurgia de revascularização do miocárdio associada à operação valvular. Já a análise de múltiplas variáveis mediante regressão logística forneceu modelo em que apenas a idade superior a 60 anos, o estado crítico pré-operatório, a DPOC, a classe funcional III/IV NYHA e o tempo de CEC superior a 120 minutos foram incluídos. A incidência e as causas de ventilação mecânica invasiva prolongada no pós-operatório, assim como os fatores de risco pré e intra-operatórios para a ocorrência da mesma, foram semelhantes àqueles reportados na literatura por outros pesquisadores. Muitos desses fatores de risco são passíveis de tratamento e/ou indicativos da necessidade de planejamento da estratégia operatória mais oportuna [29].
O terceiro estudo teve como objetivo apreciar as condições da musculatura respiratória e ventilação pulmonar pela avaliação de parâmetros manovacuométricos e ventilométricos, bem como verificar se esses parâmetros têm valor preditivo para complicações respiratórias. O estudo envolveu 226 pacientes submetidos a cirurgia de revascularização do miocárdio ou cirurgias valvares cardíacas. A análise de múltiplas variáveis pela regressão logística mostrou que idade, DPOC, pressão arterial pulmonar maior ou igual a 50 mmHg, fração de ejeção menor do que 0,40 e PImax e PEmax, ambas com valores inferiores a 70% do predito para a idade e sexo, eram preditores de complicações pulmonares no período pós-operatório. Os valores de PImax e PEmax, ambos menores do que 70% do previsto, podem ser considerados como um fator de risco útil para auxiliar o fisioterapeuta na estratificação do risco cirúrgico [30].
EVIDÊNCIAS CONTRÁRIAS SOBRE A REAL UTILIDADE DA FISIOTERAPIA RESPIRATÓRIA NA PREVENÇÃO DE COMPLICAÇÕES RESPIRATÓRIAS APÓS CIRURGIA CARDÍACA
Estudo realizado na Austrália (Patman et al. [22]) não mostrou nenhuma diferença entre pacientes submetidos a tratamento fisioterapêutico ou não em relação ao tempo de intubação, permanência na UTI e duração da internação. O mesmo ocorreu em relação aos valores de espirometria e complicações pulmonares. Concluiu-se que, em pacientes submetidos a cirurgia cardíaca sem complicações, a provisão de fisioterapia durante o período de pós-intubação não traz vantagens adicionais para a evolução pós-operatória de pacientes submetidos a cirurgia cardíaca. Os autores concluem pela realização de mais estudos para investigar fatores de risco para o desenvolvimento de complicações pulmonares após cirurgias cardíacas, no sentido do fisioterapeuta dirigir apropriadamente seus esforços e recursos.
Com o objetivo de verificar se a fisioterapia respiratória previne complicações pulmonares após cirurgia cardíaca, Pasquina et al. [4] realizaram uma metanálise usando dados extraídos dos bancos de dados Medline, Embase, Cinahl, Cochrane Library. Concluíram, com base em dados extraídos de 18 ensaios (1457 pacientes), que nenhuma intervenção fisioterapêutica mostrou superioridade em nenhum parâmetro adotado. Assim, para esses autores, a utilidade da fisioterapia respiratória na prevenção de complicações respiratórias após cirurgia cardíaca permanece até o momento não comprovada. Além disso, se os benefícios podem não ser reais, fica difícil uma análise custo-benefício, uma vez que a fisioterapia acrescenta custos ao atendimento do paciente submetido a cirurgia cardíaca.
Se a relevância da fisioterapia rotineira é questionada em pacientes submetidos a cirurgia cardíaca não complicada, o mesmo não ocorre em relação a cirurgias torácicas não-cardíacas, nas quais a atuação do fisioterapeuta passa a ser fundamental. Em outra metanálise, utilizando dados dos mesmos bancos de dados do estudo anterior, observou-se que a inspirometria de incentivo é um bom método para cuidados e avaliação da função pulmonar no pós-operatório de cirurgias torácicas. Apenas a utilização da inspirometria de incentivo, isoladamente, não substitui a atuação do fisioterapeuta por meio de uma bem organizada e regular fisioterapia.
Atualmente, como já foi exposto acima, é grande a diversidade de técnicas a serem utilizadas no pós-operatório de cirurgia cardíaca. No entanto, existem controvérsias quanto à eficácia destes procedimentos na redução da incidência de complicações respiratórias e quanto à estratégia mais adequada para identificar quais pacientes se beneficiariam de tais intervenções [6]. Diante disso, é necessário conhecimento da fisiopatologia e dos mecanismos que envolvem as disfunções pulmonares pós-operatórias para definir a terapêutica a ser empregada [5]. Uma correta interpretação desses dados proporciona melhor abordagem no tratamento e na atenção ao paciente no pós-operatório de cirurgia cardíaca.
Já em relação aos benefícios da fisioterapia profilática para a prevenção de complicações, os autores relatam que as evidências são escassas. Os estudos mostram várias divergências quanto às conclusões e, ainda, os recursos utilizados variam bastante de um ensaio para o outro. A fisioterapia de maneira profilática é amplamente utilizada e acredita-se que reduza o risco de complicações pulmonares como pneumonias e atelectasias. Faltam evidências sobre o benefício dos métodos empregados na fisioterapia profilática após a cirurgia cardíaca [4].
CONCLUSÕES
1. Metanálises apresentadas na literatura especializada sugerem que em pacientes submetidos a cirurgia cardíaca sem complicações, a provisão de fisioterapia durante o período de pós-intubação não traz vantagens adicionais para a evolução pós-operatória de pacientes submetidos a cirurgia cardíaca.
2. A utilidade da fisioterapia respiratória na prevenção de complicações respiratórias após cirurgia cardíaca permanece até o momento não comprovada. Além disso, se os benefícios podem não ser reais, fica difícil uma análise custo-benefício, uma vez que a fisioterapia acrescenta custos ao atendimento do paciente submetido a cirurgia cardíaca.
3. Se a relevância da fisioterapia rotineira é questionada em pacientes submetidos a cirurgia cardíaca não complicada, o mesmo não ocorre em relação a cirurgias torácicas não-cardíacas, nas quais a atuação do fisioterapeuta passa a ser fundamental.
Na opinião dos autores dessa revisão, as conclusões acima enumeradas não se confirmam na prática diária ao atendimento fisioterápico aos pacientes submetidos a cirurgia cardiotorácica, o que pode ser criticado em relação ao questionamento sobre o binômio custo-benefício. São necessários estudos selecionando pacientes com fatores de risco para comparação entre pacientes com fatores de risco menores. Os principais fatores incluiriam, principalmente, os fatores respiratórios, já que os benefícios do atendimento fisioterapêutico em pacientes submetidos a cirurgias torácicas não-cardíacas (principalmente pulmonares) estão bem estabelecidos.
Outro possível viés a ser considerado refere-se à atuação do fisioterapeuta dentro da equipe multidisciplinar (médicos e enfermeiros) de grandes serviços, atuação essa que, independentemente de resultados de metanálises, trata-se de uma unanimidade internacional. Essa atuação específica em grandes serviços, com certeza, soma-se às atuações de médicos e enfermeiros na prevenção de complicações pós-operatórias em pacientes submetidos a cirurgia cardíaca.
REFERÊNCIAS
1. Jubran A. Advances in respiratory monitoring during mechanical ventilation. Chest. 1999;116(5):1416-25. [
MedLine]
2. Fernandes CR, Ruiz Neto PP. O sistema respiratório e o idoso: implicações anestésicas. Rev Bras Anestesiol. 2002;52(4):461-70.
3. Brasher PA, McClelland KH, Denehy L, Story I. Does removal of deep breathing exercises from a physiotherapy program including pre-operative education and early mobilisation after cardiac surgery alter patient outcomes? Aust J Physiother. 2003;49(3):165-73. [
MedLine]
4. Pasquina P, Tramèr MR, Walder B. Prophylactic respiratory physiotherapy after cardiac surgery: systematic review. BMJ. 2003;327(7428):1349.
5. Romanini W, Muller AP, Carvalho KA, Olandoski M, Faria-Neto JR, Mendes FL, et al. The effects of intermittent positive pressure and incentive spirometry in the postoperative of myocardial revascularization. Arq Bras Cardiol. 2007;89(2):94-9.
6. Hulzebos EH, Van Meeteren NL, De Bie RA, Dagnelie PC, Helders PJ. Prediction of postoperative pulmonary complications on the basis of preoperative risk factors in patients who had undergone coronary artery bypass graft surgery. Phys Ther. 2003;83(1):8-16. [
MedLine]
7. Borghi-Silva A, Mendes RG, Costa FS, Di Lorenzo VA, Oliveira CR, Luzzi S. The influences of positive end expiratory pressure (PEEP) associated with physiotherapy intervention in phase I cardiac rehabilitation. Clinics. 2005;60(6):465-72. [
MedLine]
8. Costa AD, Rieder MM, Vieira SR. Desmame da ventilação mecânica utilizando pressão de suporte ou tubo T. Comparação entre pacientes cardiopatas e não cardiopatas. Arq Bras Cardiol. 2005;85(1):32-8. [
MedLine]
9. Consenso Brasileiro de Ventilação Mecânica (III). J Bras Pneumol. 2007;33:(Supl. 2):S137-41. [
MedLine]
10. Müller AP, Olandoski M, Macedo R, Costantini C, Guarita-Souza LC. Estudo comparativo entre a pressão positiva intermitente (Reanimador de Müller) e contínua no pósoperatório de cirurgia de revascularização do miocárdio. Arq Bras Cardiol. 2006;86(3):232-9. [
MedLine]
11. João PRD, Faria Júnior F. Cuidados imediatos no pósoperatório de cirurgia cardíaca. J Pediatr. 2003;79(Supl. 2):S213-22.
12. Consenso Brasileiro de Ventilação Mecânica (II). J Pneumol. 2000;26(Supl 2):1-68.
13. Ambrozin ARP, Cataneo AJM. Aspectos da função pulmonar após revascularização do miocárdio relacionados com risco pré-operatório. Rev Bras Cir Cardiovasc. 2005;20(4):408-15.
14. Moura HV, Pomerantzeff PMA, Gomes WJ. Síndrome da resposta inflamatória sistêmica na circulação extracorpórea: papel das interleucinas. Rev Bras Cir Cardiovasc. 2001;16(4):376-87.
15. Stayer SA, Diaz LK, East DL, Gouvion JN, Vencill TL, McKenzie ED, et al. Changes in respiratory mechanics among infants undergoing heart surgery. Anesth Analg. 2004;98(1):49-55. [
MedLine]
16. Guizilini S, Gomes WJ, Faresin SM, Bolzan DW, Alves FA, Catani R, et al. Avaliação da função pulmonar em pacientes submetidos à cirurgia de revascularização do miocárdio com e sem circulação extracorpórea. Rev Bras Cir Cardiovasc. 2005;20(3):310-6.
17. Akdur H, Polat MG, Yigit Z, Arabaci U, Ozyilmaz S, Gürses HN. Effects of long intubation period on respiratory functions following open heart surgery. Jpn Heart J. 2002;43(5):523-30. [
MedLine]
18. Leguisamo CP, Kalil RAK, Furlani AP. Efetividade de uma proposta fisioterapêutica pré-operatória para cirurgia de revascularização do miocárdio. Rev Bras Cir Cardiovasc. 2005;20(2):134-41.
19. Feltrim MIZ, Jatene FB, Bernardo WM. Medicina baseada em evidências: em pacientes de alto risco, submetidos a revascularização do miocárdio, a fisioterapia respiratória préoperatória previne as complicações pulmonares? Rev Assoc Med Bras. 2007;53(1):8-9. [
MedLine]
20. Brooks D, Parsons J, Newton J, Dear C, Silaj E, Sinclair L, et al. Discharge criteria from perioperative physical therapy. Chest. 2002;121(2):488-94. [
MedLine]
21. Pelosi P, Rocco PR. Airway closure: the silent killer of peripheral airways. Crit Care. 2007;11(1):114. [
MedLine]
22. Patman S, Sanderson D, Blackmore M. Physiotherapy following cardiac surgery: is it necessary during the intubation period? Aust J Physiother. 2001;47(1):7-16. [
MedLine]
23. Rosa FK, Roese CA, Savi A, Dias AS, Monteiro MB. Comportamento da mecânica pulmonar após aplicação de protocolo de fisioterapia respiratória e aspiração traqueal em pacientes com ventilação mecânica invasiva. Rev Bras Ter Intensiva. 2007;19(2):170-5.
24. Silva NLS, Piotto RF, Barboza MAI, Croti UA, Braile DM. Inalação de solução salina hipertônica como coadjuvante da fisioterapia respiratória para reversão de atelectasia no pósoperatório de cirurgia cardíaca pediátrica. Rev Bras Cir Cardiovasc. 2006;21(4):468-71.
25. Thomas JA, McIntosh JM. Are incentive spirometry, intermittent positive pressure breathing, and deep breathing exercises effective in the prevention of postoperative pulmonary complications after upper abdominal surgery? A systematic overview and meta-analysis. Phys Ther. 1994;74(1):3-16.
26. Agostini P, Calvert R, Subramanian H, Naidu B. Is incentive spirometry effective following thoracic surgery? Interac Cardiovasc Thorac Surg. 2008;7(2):297-300.
27. Ueshima K, Kamata J, Kobayashi N, Saito M, Sato S, Kawazoe K, et al. Effects of exercise training after open heart surgery on quality of life and exercise tolerance in patients with mitral regurgitation or aortic regurgitation. Jpn Heart J. 2004;45(5):789-97. [
MedLine]
28. Ferreira PEG. Efeito de um programa pré-operatório de reabilitação da musculatura inspiratória na evolução hospitalar de pacientes submetidos a operações cardíacas [Tese de Mestrado]. Ribeirão Preto:Faculdade de Medicina de Ribeirão Preto, Universidade de São Paulo;2007. 90p.
29. Megna RC. Fatores de risco para ventilação mecânica invasiva prolongada em pacientes submetidos à cirurgia cardíaca com circulação extracorpórea [Dissertação de Mestrado]. Ribeirão Preto: Faculdade de Medicina de Ribeirão Preto, Universidade de São Paulo; 2007. 67p.
30. Borges VM. Avaliação da musculatura respiratória e dos volumes pulmonares como preditores de complicações respiratórias no pós-operatório de cirurgia cardíaca [Dissertação de Mestrado]. Ribeirão Preto: Faculdade de Medicina de Ribeirão Preto, Universidade de São Paulo; 2008. 47p.
FAEPA - Fundação de Apoio ao Ensino, Pesquisa e Assistência do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo.




 All scientific articles published at rbccv.org.br are licensed under a Creative Commons license
All scientific articles published at rbccv.org.br are licensed under a Creative Commons license