OBJETIVO: Apresentar a experiência do Instituto de Cirurgia Cardiovascular do Oeste do Paraná (ICCOP) com o tratamento de aneurismas de ventrículo esquerdo, com a técnica de endoventriculoplastia com exclusão septal (EVES), imediata e o seguimento por 111 meses. MÉTODOS: No período de abril de 1999 a 2006, 28 pacientes foram submetidos a EVES, pelo autor. Foram analisadas, retrospectivamente, variáveis clínicas e ecocardiográficas pré, trans e pós-operatórias tardias. A idade média era de 59,0 ± 9,5 anos, sendo 23 pacientes do sexo masculino. Dezessete pacientes estavam em classe funcional IV e o EuroScore médio foi 8,2 ± 2,3. Os valores pré-operatórios de fração de ejeção, volumes sistólico e diastólico finais do ventrículo esquerdo foram, respectivamente, 32,3 ± 9,2%, 113,9 ± 36,0 ml e 179,2 ± 48,4 ml. Foi aplicada a versão brasileira do questionário de qualidade de vida SF36 no pós-operatório tardio. RESULTADOS: A mortalidade imediata foi de quatro pacientes por síndrome de baixo débito e arritmia. O tempo médio de seguimento pós-operatório foi 5,6 ± 3,2 anos. A fração de ejeção de ventrículo esquerdo foi fator significativo na mortalidade imediata (P=0,0222) e o tempo de parada cardíaca anóxica na tardia (P=0,0123). A análise atuarial de sobrevivência demonstrou uma sobrevida de 82,1 ± 7,2%, e 54,7 ± 22,9%, respectivamente, antes e depois de 107 meses, de seguimento. CONCLUSÕES: A cirurgia da EVES é efetiva no tratamento desse grupo de pacientes, com melhora da função ventricular esquerda (de 32,3 para 46,4%) e da qualidade de vida dos pacientes.
OBJECTIVE: To present the Instituto de Cirurgia Cardiovascular do Oeste do Paraná' (ICCOP) surgical experience, on the treatment of left ventricle aneurysms, by endoventriculoplasty, with septal exclusion (EVSE), and a 111 months follow-up. METHODS: Between April 1999 and April 2006, 28 patients were submitted to EVSE, by the author. Pre, trans and late post clinical and echocardiographic variables were analyzed retrospectively. Mean age was 59.0 ± 9.5 years, being 23 male patients. Seventeen patients were in NYHA functional class IV and the mean EuroScore was 8.2 ± 2.3. The mean pre-operative values for ejection fraction, end systolic and diastolic left ventricular volumes were 32.3 ± 9.2%, 113.9 ± 36.0 ml e 179.2 ± 48.4 ml, respectively. The BraziliAnVErsion of the SF36 quality of life questionnaire was applied in the late follow up period. RESULTS: Four patients died in the immediate post-operative period, being the major cause of morbidity low cardiac output syndrome and arrhythmias. The mean follow-up period was 5.6 ± 3.2 years. Left ventricle's ejection fraction and aortic cross clamping time were the significant factors for hospital and late mortality with P = 0.0222 and P = 0.0123, respectively. Actuarial survival curve showed a survival of 82.1 ± 7.2%, and 54.7 ± 22.9%, pre and post 107 months, of follow-up. CONCLUSION: EVSE' surgery is an effective option to treat this group of patients, with improvement of left ventricular function (from 32.3 to 46.4%) and patients' quality of life.
INTRODUÇÃO
Uma das causas de insuficiência cardíaca congestiva é o aneurisma do ventrículo esquerdo (AnVE), pós-infarto do miocárdico, por doença arterial coronariana, sendo que o seu tratamento continua sendo um dos temas sobre o qual não existe consenso, quanto à técnica cirúrgica a ser empregada. A insuficiência cardíaca, hoje, é a maior causa de internação na rede hospitalar, considerando tanto as estatísticas nacionais como as internacionais [1,2], sendo uma síndrome de difícil tratamento, dependente de sua etiologia e do tratamento a ser realizado, que nos pacientes com um comprometimento moderado a grave tem prognóstico de sobrevida baixo, em cinco anos de evolução.
Os AnVE têm incidência de 10% a 30% dentre os casos de infarto do miocárdio (IAM), apesar de aparentemente ter diminuído, em vista da eficácia tanto do diagnóstico como do tratamento precoce de IAM, afeta em até 85% a parede ântero-septal do ventrículo esquerdo (VE).
Para o tratamento desses pacientes, nos quais existem dilatação e perda da geometria ventricular esquerda normal, deve-se levar em consideração a prevenção da isquemia futura, por meio da revascularização coronariana, e a diminuição das sequelas da necrose muscular nas estruturas cardíacas, com preservação da estrutura e funções ventriculares, principalmente no que concerne à disfunção sistólica e diastólica do VE. Para que esses fatores sejam respeitados, há a necessidade de se corrigir o remodelamento que ocorre após o infarto, com a progressiva deterioração temporal da função cardíaca, por meio de cirurgias de remodelamento reverso. Alguns autores demonstraram que, apesar da melhora da sintomatologia de angina, pacientes com baixa fração de ejeção, submetidos somente à revascularização do miocárdio, têm sobrevida abaixo da esperada [3].
Várias têm sido as técnicas propostas para o tratamento desta sequela, que se iniciaram, há mais de cinco décadas, com os trabalhos de Likoff e Bailey, ao realizarem a primeira aneurismectomia de VE num coração batendo, com pinçamento lateral e através de toracotomia lateral. Com o advento da circulação extracorpórea, o tratamento foi realizado com a ressecção do tecido necrótico e/ou isquêmico [4], representado por áreas acinéticas e/ou discinéticas, pela cirurgia de ressecção ventricular, com plicatura ou sutura linear, que se tornou o "padrão-ouro" nas décadas seguintes. No entanto, com essa técnica, em que a área em risco de ser ressecada tem grande importância na função ventricular esquerda, e em que a sua ressecção acarreta não só diminuição de volume e forma da cavidade ventricular remanescente, como também perda da força contrátil e da geometria ventricular, com melhora do quadro inicial, porém com evolução a médio e longo prazo insatisfatórias [5].
Em 1985, Jatene [6] apresentou o conceito inédito de reconstrução geométrica do VE, com a restauração da forma elíptica do VE, ao qual se referiu como sendo o fator de mudança dos resultados, quando analisou 508 pacientes operados entre 1977 e 1983. Em artigos científicos subsequentes, Dor et al. [7] apresentaram sua experiência inicial de 25 casos, usando o conceito de Jatene e confirmando os resultados por ele obtidos. Após os resultados iniciais, outros grupos, como o de Cooley [8], em 1989, e Mickleborough et al. [9], em 1994, publicaram seus resultados com diferentes técnicas.
O fator principal, de todas essas técnicas, baseia-se na preservação de uma fisiologia, o mais semelhante à normalidade, a partir da manutenção da anatomia do ventrículo esquerdo, levando-se em consideração que se deve reconstruir a forma elíptica, recriar um ápice, diminuir o anel mitral, quando este estiver aumentado e restaurar a geometria dos músculos papilares. Essas correções levam à melhora fisiológica, em função da técnica do remodelamento reverso também reduzir a tensão da parede e melhorar a função sistólica global.
A nossa experiência iniciou-se em 1999 [10], após constatarmos que os AnVE, tanto os de grande repercussão hemodinâmica, como os de grande volume, tinham resultados diferentes aos demais quando tratados pela técnica linear [11]. Assim, iniciamos esta técnica cirúrgica de Dor, em um grupo de pacientes em que a clínica mais preponderante era de insuficiência cardíaca e a deformidade do VE muito importante, sem o uso de enxertos, à exceção de um caso. Outros autores nacionais também relataram essa técnica cirúrgica [12].
O objetivo principal desse trabalho é mostrar os resultados imediatos e tardios do Instituto de Cirurgia Cardiovascular do Oeste do Paraná (ICCOP), em uma série consecutiva de pacientes submetidos à reconstrução geométrica do ventrículo esquerdo pela técnica da endoventriculoplastia, com exclusão septal, para correção de aneurismas de parede ântero-septal desse ventrículo, operados por único cirurgião. Como objetivos secundários mostrar-se-ão: 1) curva de sobrevivência desses pacientes; 2) fatores que contribuíram para resultado cirúrgico desfavorável; 3) relacionamento do estado clínico, subjetiva dos pacientes e sua correlação com os parâmetros ecocardiográficos.
MÉTODOS
No período de abril de 1999 a abril de 2006, 71 pacientes foram submetidos à cirurgia para tratamento de aneurismas de ventrículo esquerdo, de origem isquêmica com áreas de discinesia e/ou acinesia, no Instituto de Cirurgia Cardiovascular do Oeste do Paraná (ICCOP). Destes, 28 (39,4%) foram submetidos à cirurgia de remodelamento reverso, realizada pela técnica da endoventriculoplastia circular, com exclusão septal, com ou sem o uso de enxerto heterólogo, por apresentarem aumento importante de volume sistólico final de ventrículo esquerdo (VsfVE) e/ou volume diastólico final de ventrículo esquerdo (VdfVE), com disfunção ventricular e presença de sintomas de insuficiência cardíaca, angina ou arritmia. Em todos os pacientes foram realizadas cineangiocoronariografias e/ou ecocardiografias, de onde foram obtidos os dados aqui reportados.
Os dados foram obtidos retrospectivamente, por meio de revisão de prontuários hospitalares e exames realizados pré-operatoriamente. Os dados obtidos incluíram: 1) dados demográficos - idade, sexo, peso, altura, superfície corpórea, massa corporal, indicações cirúrgicas, data da cirurgia, tipo de cirurgia (eletiva, urgência, emergência, primeira cirurgia ou reoperação) e cirurgião; 2) classificação clínica da classe funcional da insuficiência cardíaca, segundo a
New York Heart Association (NYHA) e cirúrgica por meio da avaliação de risco cirúrgico, pelo EuroSCORE; 3) comorbidades, como fatores de risco - hipertensão arterial sistêmica, doença pulmonar obstrutiva crônica, diabetes mellitus, acidente vascular cerebral e insuficiência renal; 4) dados ecocardiográficos (realizados por observadores e com técnicas diferentes) - regurgitação mitral, fração de ejeção (FE), VsfVE e VdfVE; 5) dados cirúrgicos, como tipo de cirurgia (remodelamento reverso isolado ou associado), procedimentos associados, tempo de circulação extracorpórea e de parada cardíaca anóxica (pinçamento aórtico), uso de dispositivos de assistência ventricular esquerda e complicações intra-operatórias; 6) dados de pós-operatório, complicações como sangramento cirúrgico com indicação de toracotomia exploradora, infecções cirúrgicas, uso de ventilação mecânica acima de 24 horas, síndrome de baixo débito cardíaco e uso de dispositivos de assistência ventricular esquerda.
O seguimento a longo prazo foi realizado prospectivamente por contato direto com o paciente pessoalmente, pelo telefone ou com seus familiares, ou ainda contato com o seu médico assistente. Nestes, foi aplicado o questionário de qualidade de vida SF36, modificado, e avaliados os dados (FE, VsfVE e VdfVE) de ecocardiogramas, realizados até seis meses anteriores ao período de avaliação. O Comitê de Ética em Pesquisa, da Pró-Reitoria de Pesquisa e Pós-Graduação, da Universidade Estadual do Oeste do Paraná aprovou essa pesquisa por meio do Parecer 432/2008-CEP.
O sexo masculino foi preponderante, representado por 23 (82,1%) pacientes, sendo a idade média de 59,0 ± 9,5 (57,5 para sexo masculino e 65,8 para sexo feminino) e classe funcional, segundo a NYHA, de 3,6 ± 0,5, sendo que 60,7% estavam em classe IV. Todos os aneurismas, deste grupo, eram ântero-apicais, tendo sempre comprometimento concomitante do septo interventricular, diagnosticado pré-operatoriamente, porém em diferentes graus. A indicação clínica principal para o tratamento cirúrgico foi: insuficiência cardíaca em 20 (71,4%) pacientes, angina em sete (25,0%) e arritmia em um (3,6%). Em todos os pacientes foram realizados ecocardiogramas pré-operatórios para avaliação de fração de ejeção, pelo método de Simpson, e cálculo dos volumes sistólico e diastólico finais de ventrículo esquerdo, como demonstrado na Tabela 1.

A insuficiência mitral foi moderada em dois (7,1%) pacientes, leve em oito (28,6%) e trivial ou inexistente no restante. O tempo médio entre a realização da cineangiocoronariografia e o procedimento cirúrgico foi de 84,0 ± 67,5 dias. O EuroSCORE aditivo foi, em média, de 8,2 ± 2,3 e o cálculo de regressão logística de 11,5 ± 9,1. A Figura 1 mostra a distribuição de pacientes nas diversas faixas de EuroSCORE aditivo. A cirurgia foi realizada em caráter de urgência, definido como qualquer cirurgia realizada em até 24 horas após a internação, porém sem que tenha havido planejamento anterior, em apenas quatro (14,3%) casos, sendo os restantes eletivos. Todos os procedimentos foram primeiras cirurgias.
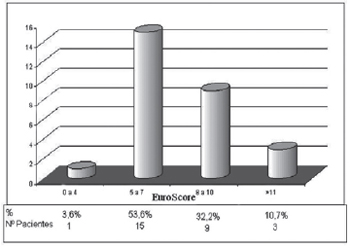
Fig. 1 - Distribuição dos pacientes por grupos do EuroScore aditivo
As cirurgias foram realizadas sob anestesia geral, com o uso de circulação extracorpórea, hipotermia moderada sistêmica (28ºC a 30ºC), cardioplegia cristalóide fria e solução de Shumway; em todos os casos, à exceção de um, foi realizada a proteção do nervo frênico. A cavidade ventricular esquerda foi aberta, após o pinçamento da aorta e aspiração cardíaca da aorta proximal, para identificação da área aneurismática, através de uma incisão paralela ao septo interventricular, e artéria interventricular anterior. Quando havia a presença de trombos, estes eram retirados, sendo realizada limpeza completa do VE. Na zona de transição entre o músculo normal e o que apresentava fibrose, uma sutura circular, tipo tabaqueira, era realizada, para redimensionar a cavidade cardíaca, com fio de polipropileno 3-0. A porção fibrosa do septo interventricular foi dissecada do restante, entre a porção apical do VE e o local de passagem da sutura circular. Esse retalho foi usado para fechamento da cavidade ventricular esquerda.
O excesso de parede do aneurisma era ressecado, deixando-se apenas o estritamente necessário para o fechamento, em jaquetão, assegurando assim perfeita hemostasia, ao final. Após o término eram confeccionadas as anastomoses distais dos enxertos, para a revascularização do miocárdio. As anastomoses proximais foram realizadas com pinçamento parcial da aorta, a não ser quando esta era extremamente calcificada (3,6%), em que foram realizadas com pinçamento total. A valva mitral não foi abordada em nenhum dos pacientes deste grupo.
Nesse grupo de pacientes, a cirurgia de remodelamento reverso, sem concomitante cirurgia de revascularização miocárdica (CRM), foi realizada em apenas três (10,7%) pacientes, porém em apenas um caso essa cirurgia foi realizada isoladamente. Em oito (28,6%) pacientes houve retirada de trombos do VE, em dois (7,1%) endarterectomias coronarianas e em um caso (3,6%) o fechamento de uma comunicação interventricular. Nos 25 (89,3%) pacientes submetidos a CRM, a média de enxertos foi de 2,9 (mínimo de um e máximo de cinco), com 1,96 e 0,92 enxertos venosos e arteriais por paciente respectivamente, sendo que a artéria torácica interna esquerda foi usada em 92% dos procedimentos. A artéria interventricular anterior foi a mais revascularizada, em 82,1% dos pacientes. A Tabela 2 demonstra o tipo de procedimentos concomitantes, bem como as artérias revascularizadas. Em apenas um (3,6%) caso foi usado um enxerto heterólogo de pericárdio bovino para correção do AnVE.

Dispositivos de assistência ventricular foram empregados em alguns casos: colocação de balão intra-aórtico (BIAo), pré-operatoriamente, em quatro (14,3%) pacientes; no transoperatório foi realizada derivação átrio esquerdo / aorta, em um (3,6%) caso. O tempo médio de permanência do BIAo foi de 26,3 ±16,9 horas, e da derivação de 83 minutos.
Os tempos médios de circulação extracorpórea e parada cardíaca anóxica foram, respectivamente, 113,9 ± 38,9 (min = 67 e max = 234) e 49,4 ± 13,0 (min = 29 e max = 80) minutos.
Foram realizadas avaliações com o uso da versão brasileira do questionário de qualidade de vida SF36 [13], de 23 pacientes, quer por informação direta, quer por contato com seus familiares ou com o médico assistente, em um período não superior a seis meses antes da realização deste estudo. O valor para cada um dos oito domínios foi calculado e avaliado em uma escala que varia de 0 a 100, onde o zero é o pior estado e cem é o melhor.
A análise estatística foi realizada pela representação dos dados como média e desvio padrão. As variáveis foram analisadas por risco relativo (comparação de duas variáveis lineares), regressão linear múltipla (análise de variáveis múltiplas lineares) e de análise de Kaplan-Meier (curvas de sobrevivência). As análises foram realizadas com auxílio do programa StatsDirect Statistical Software. Valores de P abaixo de 0,05 foram considerados significativos.
RESULTADOS
As complicações mais frequentes, no transoperatório, foram síndrome de baixo débito cardíaco em cinco (17,9%), sangramento do VE em três (10,7%) e arritmia em dois (7,1%) pacientes. O uso de drogas inotrópicas foi realizado em 33,3% dos pacientes. A ventilação mecânica foi mantida por mais de 24 horas em apenas dois (7,4%) dos pacientes.
As principais causas de morbidade, neste período, foram: síndrome de baixo débito cardíaco (8), arritmia (3), insuficiência renal aguda (1), insuficiência respiratória (1) e acidente vascular cerebral isquêmico transitório (1). Em oito (33,3%) pacientes houve necessidade de uso de catecolaminas em doses altas. O tempo médio de permanência hospitalar, no pós-operatório foi de 7,4 ± 4,1 dias e, se considerarmos somente os pacientes que tiveram alta hospitalar, de 7,50 ± 1,7 dias; o tempo médio de permanência em unidade de terapia intensiva (UTI) foi de 3,3 ± 4,4 (1 a 24) dias. Quatro pacientes foram a óbito, correspondendo a 14,3%, no trans ou pós-operatório imediato. Destes, 75% tinham uma fração de ejeção inferior a 24%. As causas de mortalidade foram: falência ventricular esquerda, intra-operatoriamente em um paciente e um no 2º dia de pós-operatório, arritmia e síndrome de baixo débito cardíaco, no 2º dia pós-operatório, complicações pulmonares e neurológicas, no 24º dia pós-operatório.
O tempo médio de seguimento pós-operatório foi de 5,6 ± 3,2 anos (até julho de 2008). Os 24 pacientes que tiveram alta hospitalar foram avaliados nos primeiros 30 dias, pelo cirurgião, e após por seus cardiologistas. O seguimento foi obtido em 100% dos sobreviventes. Dois pacientes morreram durante o seguimento; as causas de óbito foram falência ventricular esquerda em ambos os casos, aos quatro e 107 meses.
O risco relativo, entre o grupo de estudo e o do EuroSCORE, foi de 1,75, com um aumento de risco relativo de 0,75 e absoluto de 6,1%. A classe funcional, segundo a NYHA, dos 23 sobreviventes foi 1,5 ± 0,7, sendo que em 60,9% na classe funcional I.
A regressão linear múltipla foi realizada para avaliar se as variáveis, idade, sexo, classe funcional da NYHA, fração de ejeção, volumes sistólico e diastólico finais de VE e tempos de circulação extracorpórea e parada cardíaca anóxica, bem como peso, altura, superfície corpórea e massa corpórea, tinham influenciado o desfecho final, mortalidade, tanto imediata como durante o período de seguimento. Quando as variáveis foram analisadas em relação à mortalidade imediata, a fração de ejeção foi a estatisticamente significativa com um P = 0,0222. Se compararmos as três variáveis, com maior tendência à significância, fração de ejeção, classe funcional e tempo de parada cardíaca anóxica, apenas a primeira tem significância, com P = 0,0125. Ao se analisar em relação à mortalidade global, o tempo de parada cardíaca anóxica é a variável com significância com P = 0,0123 e as três variáveis mais importantes foram sexo, tempo de parada cardíaca anóxica e fração de ejeção, sendo as duas primeiras estatisticamente significativas com P = 0,0068 e P = 0,0049, respectivamente.
A análise atuarial de sobrevivência de Kaplan-Meier, nos pacientes submetidos à reconstrução geométrica, demonstrou sobrevida de 82,1 ± 7,2%, 82,1 ± 7,2% e 54,7 ± 22,9%, respectivamente, ao final de 50, 100 meses e 110 meses (Figura 2).
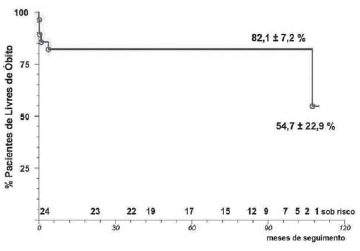
Fig. 2 - Curva de sobrevivência, de Kaplan-Meier, da cirurgia de endoventriculoplastia, com exclusão septal, de 28 pacientes com 111 meses de seguimento
O resultado de 23 pacientes, avaliados pelo questionário de qualidade de vida SF36, no período de pós-operatório até seis meses antes do término da coleta de dados, demonstrou qualidade de vida um pouco melhor que a anterior à cirurgia (2,4 ± 1,2). Em relação à escala bruta, dos oito domínios avaliados, temos que a dor teve um valor de 74, a capacidade funcional de 65, ao estado geral de saúde de 52,5, a saúde mental de 49,2, a limitação por aspectos físicos de 46,5, os aspectos sociais de 40,1, a vitalidade de 39,3 e a limitação por aspectos emocionais de 54,7.
Também na análise dos valores de FE, VsfVE e VdfVE houve melhora dos mesmos, respectivamente, para 46,4 ± 11,3%, 126,1 ± 55,1ml e 79,6 ± 30,3ml, que em termos comparativos com os dados obtidos previamente à cirurgia correspondem à melhora desses parâmetros de 43,7%, 42,2% e 43,1%, respectivamente.
DISCUSSÃO
A finalidade da cirurgia de remodelamento reverso do ventrículo esquerdo é reduzir o volume da cavidade ventricular esquerda e restabelecer sua forma pré-remodelamento, bem como, uma revascularização completa. Quando se iniciou esta técnica, e com base na literatura, tinha-se como realidade que, além de melhorar a sobrevida de pacientes com extensas sequelas de infartos de miocárdio, correspondentes a grandes perdas por necrose de massa muscular de VE, haveria também melhora da qualidade de vida dos mesmos. Essa inferência foi realizada quando se compararam trabalhos com os resultados desta técnica e os que analisaram a sobrevida de insuficiência cardíaca, que demonstraram aumento de sobrevida para pacientes com sintomas de insuficiência cardíaca, ao longo das últimas décadas [14], porém a sobrevida, em média, ao final de cinco anos, é de 50%. Os pacientes do presente trabalho apresentaram, como sintoma principal, em 71,4%, insuficiência cardíaca e, portanto a sua evolução pode ser comparável.
Trabalhos mais recentes [15,16] demonstram que a restauração cirúrgica da geometria ventricular melhora os parâmetros cardíacos e com isso a sobrevida de pacientes portadores de remodelamento de ventrículo esquerdo, tanto nos de etiologia isquêmica como nos portadores de cardiomiopatia dilatada pode ser comparada.
Trabalhos anteriores, realizados em centros únicos [17,18], como estudos multicêntricos [16] têm demonstrado excelentes resultados, com o uso desta técnica, tanto a médio como a longo prazo.
A associação da revascularização coronariana com o remodelamento ventricular reverso baseia-se em trabalhos que demonstram que, apesar de haver miocárdio viável, pós-IAM, a presença de um volume sistólico final aumentado, diminui a melhora da função cardíaca global [19]. Face a todas as considerações anteriores, a restauração da forma geométrica normal associada à revascularização do miocárdio demonstra não só melhora dos parâmetros do ventrículo esquerdo, como melhor sobrevida e qualidade de vida a longo prazo.
Apesar do tamanho da amostra apresentada nesse estudo não ser ideal para levar a conclusões suportadas por significância estatística, alguns pontos podem ser comparados e discutidos.
Ao se analisarem as complicações pós-operatórias [20], consegue-se encontrar uma correlação entre os resultados, deste e outros estudos, em consequência tanto de rotinas como de definições. Estas foram semelhantes à maioria dos trabalhos, porém tanto o tempo de permanência tanto hospitalar (7,4 ± 4,1 dias) como de UTI, foi semelhante aos dos pacientes submetidos somente a revascularização coronariana, no ICCOP. Bockeria et al. [21] demonstraram tempo de permanência hospitalar de 21,4 ± 6,9 dias, em um grupo de pacientes com classe funcional e função ventricular de VE (FE) semelhante, respectivamente, (3,6 ± 0,5 x 3,5 ± 0,3) e (32,3 ± 9,2 x 32,9 ± 5,4%). No entanto, o uso de assistência ventricular, balão intra-aórtico, foi muito diferente (14,3 x 58%), o que pode explicar a diferença de mortalidade imediata, além do grupo de Bockeria et al. [21] representar apenas um subgrupo da sua experiência (14/224), no qual foi retirada a experiência inicial. Estes dados divergem dos apresentados por Gomes et al. [22], num grupo de 11 pacientes, num período restrito, nos quais não houve mortalidade, nem uso de assistência circulatória.
A mortalidade imediata foi realmente um fator significativo em relação à literatura mundial, quando se comparou com o EuroSCORE, apresentando um risco relativo (OR) aumentado de 0,75% e absoluto de 6,1%. Ao tentar se avaliar qual a razão desta discrepância, não se conseguiu chegar a uma conclusão clínica, sendo que para tal analisamos, por meio de regressão linear múltipla, fatores que poderiam influenciar a mortalidade imediata. A variável que se destacou foi a fração de ejeção menor que 32,31% (P = 0,0284); ao se analisar a regressão linear múltipla de três variáveis, mais significantes, classe funcional, fração de ejeção de VE e tempo de parada cardíaca anóxica, houve significância estatística, das duas últimas, com P respectivamente igual a 0,0125 e 0,0713 (para tempos maiores que 48,86 minutos). Adams et al. [23] demonstraram que, apesar da FE não ser um fator que contra-indicasse essa técnica cirúrgica, havia diferenças na sua evolução, bem como o maior uso de assistência ventricular esquerda. Athanasuleas et al. [16], em seu estudo RESTORE, também acharam a FE inferior a 30% como uma das variáveis capazes de influenciar a mortalidade imediata desses pacientes, juntamente com o VdfV, classe funcional da NYHA e a idade. Estes autores apresentavam, em relação à classe funcional, percentuais tanto pré como pós-operatórios semelhantes aos deste estudo.
Apesar da mortalidade imediata desse estudo ser superior à da maioria dos trabalhos publicados, é importante considerar que nesse estudo foram incluídos todos os pacientes, sem se retirar a mortalidade da curva de aprendizado, e que a o EuroSCORE desse grupo é superior a trabalhos com o mesmo tempo de seguimento e com FE semelhante [20]. Outro fator que pode ter contribuído para um resultado imediato com uma mortalidade elevada é o não tratamento da disfunção valvar mitral dos pacientes desse grupo, recomendado por alguns autores como sendo mandatório, quando da realização desta técnica [24]. Suma et al. [25] apresentaram mortalidade imediata, em 54 pacientes, melhora de FE, VsfVE e VdfVE e de sobrevida semelhantes à do grupo em estudo.
A revascularização coronariana concomitante é um fator primordial para a obtenção de bons resultados [19], principalmente quando é possível revascularizar a artéria descendente anterior (DA), não só pela sua importância para a parede anterior do VE, mas principalmente pela revascularização de ramos septais. Nesse grupo, foi possível a revascularização da DA em 82,14% dos pacientes, sendo a artéria torácica interna esquerda o enxerto de escolha em 86,96% destes.
A sobrevida, ao final de 110 meses de seguimento, de 54,7 ± 22,9% está dentro dos valores de outros grupos, porém a amostra de pacientes a risco é pequena. Ao se analisar a sobrevida ao final de 5 anos, de 82,1 ± 7,2%, esta é igual ou superior ao da maioria dos trabalhos [18,20,22,23], pelo que podemos afirmar que os pacientes que sobreviveram à cirurgia tiveram uma evolução muito boa.
Houve correspondência entre a melhora dos valores ecocardiográficos, obtidos no período dos últimos seis meses, e a qualidade de vida, obtida no mesmo período pelo questionário de avaliação. Apesar da melhora dos parâmetros ecocardiográficos ser em média de 40%, aparentemente a melhora da qualidade de vida não parece ser percebida tanto pelo paciente, referindo um estado geral de saúde médio. Apenas no domínio da capacidade funcional, da dor e da limitação por aspectos emocionais houve sensível melhora, porém persistindo uma limitação por problemas físicos e na vitalidade. No nosso meio, uma das possibilidades aventadas para explicar este fato pode ser o modo irregular com que os pacientes fazem seu tratamento e acompanhamento clínico, sem otimização medicamentosa.
Limitações do estudo
Este estudo retrospectivo apresenta como principal limitação o número total de pacientes estudados, e a não realização, na época, de exames marcadores do grau de insuficiência cardíaca, como o peptídeo natriurético tipo B (BNT), e da necrose miocárdica, como a troponina, o que pode prejudicar a análise final dos fatores de risco para a morbi-mortalidade. Como outros fatores limitantes pode-se considerar que foram apenas realizados exames de avaliação dos parâmetros de ventriculares esquerdos pela ecocardiografia, sabendo que o ideal seria realizar ressonância magnética, pré e pós-operatória, para avaliação de volume, forma e função ventriculares, bem como o índice de esfericidade, e cineangiocoronariografia pós-operatória, para avaliação da revascularização coronariana. Apesar de termos realizado uma avaliação de qualidade de vida de todos os sobreviventes, em alguns casos (34,8%) a informação foi obtida pelo contato com o médico assistente, o que pode não ser o ideal.
CONCLUSÕES
A cirurgia de reconstrução geométrica de ventrículo esquerdo, por endoventriculoplastia com exclusão septal, como técnica cirúrgica de tratamento do remodelamento, pós-isquemia miocárdica, teve taxa de mortalidade imediata elevada, dependente da fração de ejeção do ventrículo esquerda pré-operatória, porém com excelente sobrevida ao final de 111 meses de seguimento. Os fatores que contribuíram para um resultado imediato desfavorável foram: 1) a curto prazo, a fração de ejeção do ventrículo esquerdo menor que 32,3%; 2) a longo prazo, o sexo feminino e o tempo de parada cardíaca anóxica superior a 48,9 minutos. O relacionamento da melhora dos dados ecocardiográficos de pós-operatório foi compatível com a melhora de qualidade de vida dos pacientes, porém numa proporção menor do que a esperada, em alguns domínios.
AGRADECIMENTO
Ao Prof. Dr. João Carlos Leal, pela ajuda na formulação e discussão da estatística deste artigo.
2. Murali S. Long-term circulatory support - the left ventricular assist system for advanced heart failure. Business Briefing: US Cardiology;2004:1-4.
3. Shah PJ, Hare DL, Raman JS, Gordon I, Chan RK, Horowitz JD, et al. Survival after myocardial revascularization for ischemic cardiomyopathy: a prospective ten-year follow-up study. J Thorac Cardiovasc Surg. 2003;126(5):1320-7. [MedLine]
4. Cooley DA, Collins HA, Morris GC Jr, Chapman DW. Ventricular aneurysm after myocardial infarction; surgical excision with use of temporary cardiopulmonary bypass. J Am Med Assoc. 1958;167(5):557-60. [MedLine]
5. Parolari A, Naliato M, Loardi C, Denti P, Trezzi M, Zanobini M, et al. Surgery of left ventricular aneurysm: a meta-analysis of early outcomes following different reconstruction techniques. Ann Thorac Surg. 2007;83(6):2009-16. [MedLine]
6. Jatene AD. Left ventricular aneurysmectomy. Resection or reconstruction. J Thorac Cardiovasc Surg. 1985;89(3):321-31. [MedLine]
7. Dor V, Saab M, Coste P, Kornaszewska M, Montiglio F. Left ventricular aneurysm: a new surgical approach. Thorac Cardiovasc Surg. 1989;37(1):11-9. [MedLine]
8. Cooley DA. Ventricular endoaneurysmorrhaphy: a simplified repair for extensive postinfarction aneurysm. J Cardiac Surg. 1989;4(3):200-5.
9. Mickleborough LL, Maruyama H, Liu P, Mohamed S. Results of left ventricular aneurysmectomy with a tailored scar excision and primary closure technique. J Thorac Cardiovasc Surg. 1994;107(3):690-8. [MedLine]
10. Almeida RMS, Lima Jr JD, Bastos LC, Carvalho CT, Loures DR. Remodelamento do ventrículo esquerdo pela técnica da endoventriculoplastia com exclusão septal: experiência inicial. Rev Bras Cir Cardiovasc. 2000;15(4):302-7. Visualizar artigo
12. Prates PR, Homsi Neto A, Lovato LM, Teiseira GF, Sant'Anna JR, Yordi LM, et al. Late results of endoventricular patch plasty repair in akinetic and dyskinetic areas after acute myocardial infarction. Arq Bras Cardiol. 2002;79(2):107-16. [MedLine]
13. Ciconelli RM, Ferraz MB, Santos W, Meinão I, Quaresma MR. Tradução para a língua portuguesa e validação do questionário genérico de avaliação de qualidade de vida SF-36 (Brasil SF-36). Rev Bras Reumatol. 1999;39(3):143-50.
14. Levy WC, Mozaffarian D, Linker DT, Sutradhar SC, Anker SD, Cropp AB, et al. The Seattle Heart Failure Model: prediction of survival in heart failure. Circulation. 2006;113(11):1424-33. [MedLine]
15. Tulner SA, Bax JJ, Bleeker GB, Steendijk P, Klautz RJ, Holman ER, et al. Beneficial hemodynamic and clinical effects of surgical ventricular restoration in patients with ischemic dilated cardiomyopathy. Ann Thorac Surg. 2006;82(5):1721-7. [MedLine]
16. Athanasuleas CL, Buckberg GD, Stanley AW, Siler W, Dor V, Di Donato M, et al. Surgical ventricular restoration in the treatment of congestive heart failure due to post-infarction ventricular dilation. J Am Coll Cardiol. 2004;44(7):1439-45. [MedLine]
17. Menicanti L, Di Donato M. The Dor procedure: what has changed after fifteen years of clinical practice? J Thorac Cardiovasc Surg. 2002;124(5):886-90. [MedLine]
18. Dor V, Di Donato M, Sabatier M, Montiglio F, Civaia F. Left ventricular reconstruction by endoventricular circular patch plasty repair: a 17-year experience. Semin Thorac Cardiovasc Surg. 2001;13(4):435-47. [MedLine]
19. Schinkel AF, Poldermans D, Rizzello V, Vanoverschelde JL, Elhendy A, Boersma E, et al. Why do patients with ischemic cardiomyopathy and a substantial amount of viable myocardium not always recover in function after revascularization? J Thorac Cardiovasc Surg. 2004;127(2):385-90. [MedLine]
20. Sartipy U, Albage A, Lindblom D. The Dor procedure for left ventricular reconstruction. Ten-year clinical experience. Eur J Cardiothorac Surg. 2005;27(6):1005-10. [MedLine]
21. Bockeria LA, Gorodkov AJ, Dorofeev AV, Alshibaya MD; RESTORE Group. Left ventricular geometry reconstruction in ischemic cardiomyopathy patients with predominantly hypokinetic left ventricle. Eur J Cardiothorac Surg. 2006;29(Suppl 1):S251-8. [MedLine]
22. Gomes WJ, Jaramillo JI, Asanuma F, Alves FA. Reconstrução fisiológica do ventrículo esquerdo: o conceito de máxima redução ventricular e mínima resposta inflamatória. Rev Bras Cir Cardiovasc. 2004;19(4):353-7. Visualizar artigo
23. Adams JD, Fedoruk LM, Tache-Leon CA, Peeler BB, Kern JA, Tribble CG, et al. Does preoperative ejection fraction predict operative mortality with left ventricular restoration? Ann Thorac Surg. 2006;82(5):1715-9.
24. Barletta G, Toso A, Del Bene R, Di Donato M, Sabatier M, Dor V. Preoperative and late postoperative mitral regurgitation in ventricular reconstruction: role of local left ventricular deformation. Ann Thorac Surg. 2006;82(6):2102-9. [MedLine]
25. Suma H, Isomura T, Horii T, Hisatomi K. Left ventriculoplasty for ischemic cardiomyopathy. Eur J Cardiothorac Surg. 2001;20(2):319-23. [MedLine]




 All scientific articles published at rbccv.org.br are licensed under a Creative Commons license
All scientific articles published at rbccv.org.br are licensed under a Creative Commons license