Avaliar o efeito do índice de massa corporal (IMC) no pós-operatório de pacientes idosos submetidos a cirurgia de revascularização do miocárdio (CRM).
Estudo transversal e retrospectivo, realizado em hospital acadêmico, com todos os pacientes (n=290), com idade igual ou superior a 60 anos, submetidos a CRM, no período de agosto de 2006 a julho de 2007. Os pacientes foram divididos em tercis de IMC (<22, 22-27, >27 kg/m²). As variáveis incluídas no estudo foram coletadas a partir dos prontuários dos pacientes e analisadas por meio de regressão logística na associação com as categorias de IMC.
No grupo com magreza foram encontrados maiores percentuais de disfunção pulmonar, renal, permanência hospitalar e mortalidade cirúrgica imediata; porém sem significância estatística. Dos pacientes do sexo feminino, do grupo magreza e eutrofia, 61,5% tiveram permanência hospitalar por um período maior que sete dias pós-operatório; contra 42,5% do sexo masculino (P=0,003). No grupo com magreza, foi encontrada associação entre o tempo de circulação extracorpórea (CEC) e a disfunção renal com P < 0,001 e, no grupo eutrófico com P=0,04. A obesidade obteve associação protetora para disfunção pulmonar (RR=0,99), reinternações (RR=0,45) e mortalidade (RR=0,77), e fator de risco para disfunção renal (RR=1,12).
Em curto prazo, idosos com menor IMC podem ter o risco para complicações aumentado. Em contraste, a obesidade pode exercer um efeito protetor, com exceção da disfunção renal.
To evaluate the effect of BMI (body mass index) in the postoperative period of elderly patients undergoing CABG.
Cross-sectional retrospective study, carried out in academic hospital, with all patients (n=290), aged or above 60 years, undergone CABG, from August 2006 to July 2007. The patients were divided into tertiles of BMI (<22, 22-27,> 27kg/m²). The variables included in the study were collected from medical records of patients and analyzed by logistic regression in association with the categories of BMI.
In the group with malnutrition were found larger percentage of impaired lung, kidney, hospital stay and immediate surgical mortality; but without statistical significance. Among female patients, the group malnutrition and eutrophy, 61.5% had hospital stay for a period longer than seven postoperative days compared to 42.5% male patients (P=0.003). In the group with malnutrition was found association between the CPB time and renal dysfunction with P<0.001 and, in eutrophic group with P=0.04. Obesity obtained protective association for lung dysfunction (RR=0.99), readmissions (RR=0.45) and mortality (RR = 0.77), and risk factor for renal dysfunction (RR=1.12).
In short-term, elderly with lower BMI may have increased the risk for complications. In contrast, obesity can have a protective effect, except for renal dysfunction.
INTRODUÇÃO
O processo de envelhecimento da população está associado ao aumento da prevalência de doenças crônico-degenerativas, principalmente as doenças cardiovasculares [1,2]. Assim, estima-se que um número crescente de idosos, com 60 ou mais anos de idade, sejam submetidos a cirurgia de revascularização do miocárdio (CRM) [3], embora as complicações e os fatores de risco da CRM nessa faixa etária ainda não estejam bem estabelecidos.
A avaliação pré-operatória do risco cardiovascular inclui marcadores clínicos, capacidade funcional e o risco específico da cirurgia. O paciente idoso apresenta alterações na morfologia e na função vascular [4]; aumentando a incidência de mortalidade peri-operatória, e de complicações como insuficiência renal, ventilação prolongada, acidente vascular encefálico e parada cardíaca pós-operatória [5].
O estado nutricional dos idosos é parte integrante da avaliação pré-operatória; e não apresenta padrão-ouro para diagnóstico de distúrbios nutricionais [6], despertando a necessidade de pesquisas. A Organização Mundial da Saúde (OMS) [7] reconhece como padrão internacional o Índice de Massa Corporal (IMC) ou Índice de Quetelet [8], o qual utiliza o peso e a altura para critério diagnóstico:
IMC = Peso (kg)/Altura (m)
2.
O IMC é utilizado na maioria dos estudos epidemiológicos como indicador do estado nutricional, por sua fácil mensuração e sua relação com morbidade e mortalidade [9]. O efeito do IMC sobre a morbidade e a mortalidade tem comportamento diferente no adulto jovem e no idoso. Stevens et al. [10] verificaram que o risco relativo de morte associada com excesso de peso é mais baixo para os indivíduos mais velhos.
É sabido que pacientes com caquexia cardíaca ou obesidade não toleram tão bem a cirurgia cardíaca [11,12]. Entretanto, a relação entre o IMC e seu efeito no pós-operatório de CRM é controversa: alguns estudos não encontraram diferença significativa entre altos IMC e mortalidade [13-16], enquanto outros demonstraram associação positiva entre obesidade e complicações pós-operatórias [17-19]. Gurm et al. [20] constataram efeito protetor em curto prazo da obesidade em pacientes submetidos a CRM.
Este estudo se propõe, de forma retrospectiva, a avaliar o efeito do IMC no pós-operatório imediato de pacientes idosos submetidos a CRM.
MÉTODOS
Estudo transversal retrospectivo realizado com todos os pacientes (n=290) com idade igual ou superior a 60 anos, submetidos a CRM no IC/FUC (Instituto de Cardiologia/Fundação Universitária de Cardiologia - Rio Grande do Sul), no período de agosto de 2006 a julho de 2007. Este estudo foi revisado e aprovado pelo Comitê de Ética e Pesquisa do Instituto de Cardiologia/Fundação Universitária de Cardiologia do Rio Grande do Sul.
A Organização Mundial de Saúde (OMS) [21] propõe que, para países em desenvolvimento, o limite etário seja de 60 anos ou mais de idade, na definição da população idosa.
Foram excluídos do estudo indivíduos idosos com procedimentos associados a CRM, tais como troca valvar ou plastias valvares, transplante e implante de marca-passo; como também aqueles que não apresentavam os protocolos corretamente preenchidos e os que realizaram o procedimento sem circulação extracorpórea (CEC).
Coleta de dados
As variáveis incluídas no estudo foram coletadas a partir dos prontuários dos pacientes: os dados de identificação, as co-morbidades e os exames pré-operatórios foram retirados do protocolo de avaliação pré-cirúrgica; as variáveis transoperatórias, do protocolo de avaliação cirúrgica; e, as variáveis pós-operatórias, da nota de alta hospitalar. Todos os protocolos foram preenchidos pelas equipes médicas responsáveis e são descritos a seguir:
Dados de identificação: idade, sexo, peso, altura; Co-morbidades: hipertensão arterial sistêmica, infarto agudo do miocárdio prévio, insuficiência cardíaca, diabete mellitus tipo 2, insuficiência renal crônica, doença pulmonar obstrutiva crônica, tabagismo; Exames laboratoriais pré-operatórios: hematócrito, hemoglobina, creatinina, glicemia de jejum; Variáveis transoperatórias: tempo de CEC, tempo de pinçamento da aorta; Variáveis pós-operatórias: complicações respiratórias e renais, permanência hospitalar, reinternações e mortalidade cirúrgica imediata.
Complicações no pós-operatório
As complicações respiratórias foram definidas como a incapacidade de retirar o paciente de respiração artificial, num período superior a 24 h; a presença de síndrome respiratória aguda grave (SARS), embolia pulmonar, atelectasia importante e persistente.
Foi considerada disfunção renal leve, o aumento de creatinina sérica de 1,3mg/dl, e disfunção renal moderada/importante, o aumento de creatinina sérica de 2,0mg/dl; e/ou havendo a utilização de método dialítico.
Permanência hospitalar importante foi definida como aquela superior a sete dias de pós-operatório, segundo protocolo da instituição; reinternações, ocorridas nos primeiros 30 dias do pós-operatório; e, mortalidade cirúrgica imediata, ocorrida nos primeiros 30 dias do período pós-operatório em ambiente hospitalar.
Determinação do IMC
O IMC foi obtido pela divisão do peso corporal em quilogramas pela estatura em metros elevada ao quadrado (kg/m²). A classificação do IMC seguiu os padrões estabelecidos para indivíduos idosos segundo Lipschitz [22] e divididas em tercis: IMC < 22 kg/m² magreza - desnutrição (1º tercil); 22 kg/m² < IMC, peso normal (2º tercil), e IMC > 27 kg/m² excesso de peso (3º tercil).
Análise estatística
A análise estatística foi realizada com auxílio do
software SPSS 15.0. As variáveis foram avaliadas descritivamente em relação a freqüência, média e desvio padrão. Utilizou-se teste t de Student para as variáveis contínuas, e o teste qui-quadrado, para as variáveis categóricas. Foi considerado como nível de significância 5%. A magnitude do efeito foi estimada utilizando o risco relativo.
RESULTADOS
Perfil dos pacientes
A média de idade (
+ desvio padrão), dos 290 pacientes, foi de 68 anos
+ 6 anos; sendo 65,2% do sexo masculino. A correlação entre idade na cirurgia e IMC foi negativa (r=-0,1). Quanto à análise multivariada do sexo em função das co-morbidades, apenas tabagismo foi estatisticamente significativo (P < 0,001) para o sexo masculino independente do IMC.
A Tabela 1 descreve o perfil pré-operatório dos pacientes por categoria de IMC. O grupo de pacientes do 1º tercil (IMC < 22kg/m² - magreza) apresentou maiores índices de infarto agudo do miocárdio prévio (36,6%), insuficiência renal crônica (4,5%), doença pulmonar obstrutiva crônica (18,8%) e tabagismo (63,6%).
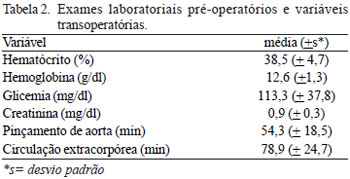
As médias dos exames laboratoriais pré-operatórios e das variáveis transoperatórias são descritas na Tabela 2. Houve diferença significativa entre as categorias de IMC somente em relação ao maior tempo de CEC para o grupo de pacientes do 1º tercil (média de 91 min
+ 37 min, P = 0,01).
Complicações pós-operatórias
A prevalência de disfunção pulmonar, disfunção renal, reinternações, permanência hospitalar e mortalidade cirúrgica imediata nos diferentes categorias de IMC são descritas na Figura 1 e na Tabela 3. A disfunção renal crônica e a permanência hospitalar por mais de sete dias pós-operatório foram as complicações mais comuns. No grupo de pacientes do 1º tercil, foram encontrados maiores percentuais de disfunção pulmonar, renal, permanência hospitalar e mortalidade cirúrgica imediata; porém sem significância estatística.

Fig. 1 - Prevalência das complicações pós-operatórias por categoria de IMC. IMC - Índice de Massa Corpórea
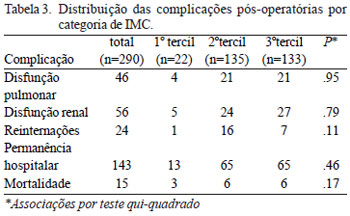
O tempo de internação hospitalar, abrangendo todos os pacientes com ou sem complicações, obteve média de 9,47 dias e desvio padrão de 9,20 dias. Dos pacientes do sexo feminino, do 1º e 2º tercis, 61,5% tiveram permanência hospitalar por um período maior que sete dias pós-operatório; contra 42,5% do sexo masculino (P = 0,003).
O risco relativo dos desfechos clínicos relacionados com os pacientes do 3º tercil (IMC > 27 kg/m² obesidade) evidenciou associação protetora da obesidade para disfunção pulmonar (RR = 0,99, 95% IC = 0,52 - 0,83), reinternações (RR = 0,45, 95%IC = 0,18 - 1,13) e mortalidade (RR = 0,77, 95%IC = 0,26 - 2,24), e, fator de risco para disfunção renal (RR = 0,45, 95%IC = 0,18 - 1,13).
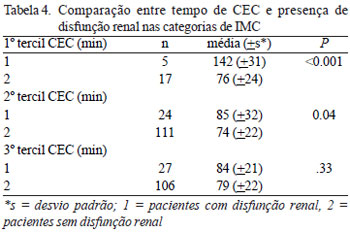
No grupo de pacientes do 1º tercil (Tabela 4), foi encontrada associação entre o tempo de CEC e a disfunção renal, com P < 0,001 (para com disfunção renal CEC = 142 min.
+ 31 min vs. sem disfunção renal CEC = 76 min
+ 24 min); e, no grupo do 2º tercil, com P = 0,04 (para com disfunção renal CEC = 85 min.
+ 32 min vs. sem disfunção renal CEC = 74
+ 22 min).
DISCUSSÃO
Os resultados do presente estudo evidenciaram que o baixo IMC (pacientes do 1º tercil) pode aumentar a freqüência de complicações no pós-operatório de idosos submetidos a cirurgia de revascularização do miocárdio. Embora os valores encontrados não tenham significância estatística, sabe-se que a desnutrição nos idosos está associada ao aumento da mortalidade, e da susceptibilidade às infecções e à redução da qualidade de vida [23]. As deficiências orgânicas ou afecções graves apresentadas pelo idoso desnutrido comprometem sua capacidade de gerir o estresse, e, assim resultar numa maior taxa de complicações no pós-operatório [24,25].
Nos pacientes desnutridos e eutróficos, foi encontrada associação positiva do tempo de CEC com a disfunção renal, pelo aumento da creatinina sérica; como também associação com a mortalidade cirúrgica imediata. A função glomerular declina com a idade, mas os estudos demonstram que disfunção renal em cirurgia cardíaca é uma complicação freqüente; mais observada quando o tempo de CEC ultrapassa 90 minutos, confirmando os achados da amostra [26-28].
Aos pacientes obesos também foi atribuído risco para disfunção renal, embora sem significância estatística. Em recente publicação sobre a relação entre o excesso de peso e o risco para insuficiência renal crônica, encontrou-se que os obesos têm risco três vezes maior de falência renal [29]. Esse dado sustenta a importância da relação da obesidade com a disfunção renal pós-operatória encontrada na amostra estudada.
A análise dos dados revelou um benefício na sobrevida de indivíduos eutróficos e com excesso de peso; achado semelhante por Brikmeyer et al. [19], Gurm et al. [20] e Fasol et al. [30], onde o IMC superior a 30kg/m² não foi associado com o aumento de mortalidade [31].
O tempo de permanência hospitalar aumentado, nessa faixa etária, é relatado na literatura quando comparado a cirurgias em pacientes mais jovens [32,33]. As mulheres dos grupos desnutrição e eutrofia tiveram maior tempo de internação; segundo a literatura [34], é atribuído ao sexo feminino risco aumentado para complicações e mortalidade em cirurgia cardíaca independente do IMC. As mulheres possuem menor diâmetro das artérias, há uma tendência de diagnóstico e tratamento em estágios mais avançados; e, fatores hormonais, como a redução de estrógeno possivelmente interfere na análise de risco entre os sexos.
Existem limitações para esse estudo. O IMC é utilizado na maioria dos estudos epidemiológicos, tem boa correlação com o peso corporal (r=0,80), baixa correlação com a estatura; porém, não expressa a quantidade nem a distribuição da gordura corporal [35,36]. Em idosos, há controvérsias quanto a seus pontos de corte. Supõe-se que valores acima dos adotados para o adulto jovem sejam mais adequados para prevenir a desnutrição [22]. O processo de envelhecimento é acompanhado por decréscimo de estatura, acúmulo de tecido adiposo e redução da massa corporal magra limitando o uso do IMC [37]. Outra limitação se refere ao tipo de localização da gordura corporal, pois há diferenças no risco de doença cardiovascular entre pacientes do padrão andróide (acúmulo de gordura visceral com distribuição central ou abdominal) em relação ao padrão ginecóide (acúmulo de gordura glúteo-femoral).
CONCLUSÃO
O IMC pode ter um efeito sob as complicações da cirurgia de revascularização do miocárdio em idosos; menor IMC pode aumentar o risco para complicações. Em contraste, a obesidade pode exercer um efeito protetor, apenas não verificado para disfunção renal. Este estudo abordou apenas dados em curto prazo, conclusões em longo prazo necessitam uma investigação mais aprofundada.
REFERÊNCIAS
1. Truelsen T, Bonita R, Jamrozik K. Survillance of stroke: a global perspective. Int J Epidemiol. 2001;30(Suppl 1):S11-6. [
MedLine]
2. Kilsztajn S, Rossbach A, Câmara MB, Carmo MSN. Serviços de Saúde, gastos e envelhecimento da população brasileira. Rev Bras Estud Popul. 2003;20(1):93-108.
3. Jaeger AA, Hlatky MA, Paul SM, Gortner SR. Functional capacity after cardiac surgery in elderly patients. J Am Coll Cardiol. 1994;24(1):104-8. [
MedLine]
4. Priebe HJ. The aged cardiovascular risk patient. Br J Anaesth. 2000;85(5):763-78. [
MedLine]
5. Lakatta EG. Cardiovascular aging in health. Clin Geriatr Med. 2000;16(3):419-44. [
MedLine]
6. Acuña K, Cruz T. Avaliação do estado nutricional de adultos e idosos e situação nutricional da população brasileira. Arq Bras Endocrinol Metab. 2004;48(3):345-61.
7. WHO, World Health Organization. Obesity: preventing and managing the global epidemic. Report of a WHO consultation on obesity. Geneva:World Health Organization;1998.
8. Willett W. Nutritional epidemiology. 2nd ed. Oxford:Oxford University Press;1998.
9. Anjos LA. Índice de massa corporal (massa corporal x estatura2) como indicador do estado nutricional de adultos: revisão da literatura. Rev Saúde Pública. 1992;26:431-6.
10. Stevens J, Cai J, Pamuk ER, Williamson DF, Thun MJ, Wood JL. The effect of age on the association between body-mass index and mortality. N Engl J Med. 1998;338(1):1-7. [
MedLine]
11. Engelman DT, Adams DH, Byrne JG, Aranki SF, Collins JJ Jr, Couper GS, et al. Impact of body mass index and albumin on morbidity and mortality after cardiac surgery. J Thorac Cardiovasc Surg. 1999;118(5):866-73. [
MedLine]
12. Rapp-Kesek D, Ståhle E, Karlsson TT. Body mass index and albumin in the preoperative evalution of cardiac surgery patients. Clin Nutr. 2004;23(6):1398-404. [
MedLine]
13. Rockx MA, Fox SA, Stitt LW, Lehnhardt KR, McKenzie FN, Quantz MA, et al. Is obesity a predictor of mortality, morbidity and readmission after cardiac surgery? Can J Surg. 2004;47(1):34-8. [
MedLine]
14. Cheung W. Outcomes of the morbidly obese having cardiac surgery. Crit Care Resusc. 2005;7(3):172. [
MedLine]
15. Maurer MS, Luchsinger JA, Wellner R, Kukuy E, Edwards NM. The effect of body mass index on complications from cardiac surgery in the oldest old. J Am Geriatr Soc. 2002;50(6):988-94. [
MedLine]
16. Yap C, Zimmet A, Mohajeri M, Yii M. Effect of obesity on early morbidity and mortality following cardiac surgery. Heart Lung Circ. 2007;16(1):31-6. [
MedLine]
17. Wigfield CH, Lindsey JD, Muñoz A, Chopra PS, Edwards NM, Love RB. Is extreme obesity a risk factor for cardiac surgery? An analysis of patients with a BMI > or = 40. Eur J Cardiothorac Surg. 2006;29(4):434-40. [
MedLine]
18. Zacharias A, Schwann TA, Riordan CJ, Durham SJ, Shah AS, Habib RH. Obesity and risk of new-onset atrial fibrillation after cardiac surgery. Circulation. 2005;112(21):3247-55. [
MedLine]
19. Birkmeyer NJ, Charlesworth DC, Hernandez F, Leavitt BJ, Marrin CA, Morton JR, et al. Obesity and risk of adverse outcomes associated with coronary artery bypass surgery. Northern New England Cardiovascular Disease Study Group. Circulation. 1998;97(17):1689-94. [
MedLine]
20. Gurm HS, Whitlow PL, Kip KE; BARI Investigators. The impact of body mass index on short- and long-term outcomes inpatients undergoing coronary revascularization. Insights from the bypass angioplasty revascularization investigation (BARI). J Am Coll Cardiol. 2002;39(5):834-40. [
MedLine]
21. WHO, World Health Organization. Population ageing: a public health challenge. Geneva:World Health Organization;1998. Fact Sheet n.135.
22. Lipschitz DA. Screening for nutritional status in the elderly. Prim Care. 1994;21(1):55-67. [
MedLine]
23. Perissinotto E, Pisent C, Sergi G, Grigoletto F; ILSAWorking Group (Italian Longitudinal Study on Ageing). Anthropometric measurements in the elderly: age and gender differences. Br J Nutr. 2002;87(2):177-86. [
MedLine]
24. Landi F, Zuccalà G, Gambassi G, Incalzi RA, Manigrasso L, Pagano F, et al. Body mass index and mortality among older people living in the community. J Am Geriatr Soc. 1999;47(9):1072-6. [
MedLine]
25. Lesourd B. Immune response during disease and recovery in the elderly. Proc Nutr Soc. 1999;58(1):85-98. [
MedLine]
26. Roques F, Nashef SA, Michel P, Gauducheau E, de Vincentiis C, Baudet E, et al. Risk factors and outcome in European cardiac surgery: analysis of the EuroSCORE multinational database of 19030 patients. Eur J Cardiothorac Surg. 1999;15(6):816-23.
27. Taniguchi F, Souza A, Martins AS. Tempo de circulação extracorpórea como fator de risco para insuficiência renal aguda. Rev Bras Cir Cardiovasc. 2007;22(2):201-5. [
MedLine]
28. Sear JW. Kidney dysfunction in the postoperative period. Br J Anaesth. 2005;95(1):20-32. [
MedLine]
29. Bedogni G, Pietrobelli A, Heymsfield SB, Borghi A, Manzieri AM, Morini P, et al. Is body mass index a measure of adiposity in elderly women? Obes Res. 2001;9(1):17-20. [
MedLine]
30. Fasol R, Schindler M, Schumacher B, Schlaudraff K, Hannes W, Seitelberger R, et al. The influence of obesity on perioperative morbidity: retrospective study of 502 aortocoronary bypass operations. J Thorac Cardiovasc Surg. 1992;40(3):126-9.
31. Visscher TL, Seidell JC, Molarius A, van der Kuip D, Hofman A, Witteman JC. A comparison of body mass index, waist-hip ratio and waist circumference as predictors of all-cause mortality among the elderly: the Rotterdam study. Int J Obes Relat Metab Disord. 2001;25(11):1730-5. [
MedLine]
32. Salomon NW, Page US, Bigelow JC, Krause AH, Okies JE, Metzdorff MT. Coronary artery bypass grafting in elderly patients. Comparative results in a consecutive series of 469 patients older than 75 years. J Thorac Cardiovasc Surg. 1991;101(2):209-17.
33. Gersh BJ, Kronmal RA, Schaff HV, Frye RL, Ryan TJ, Mock MB, et al. Comparison of coronary artery bypass surgery and medical therapy in patients 65 years of age or older. A nonrandomized study from the Coronary Artery Surgery Study (CASS) registry. N Eng J Med. 1985;313(4):217-24.
34. Hsu CY, McCulloch CE, Iribarren C, Darbinian J, Go AS. Body mass index and risk for end-stage renal disease. Ann Intern Med. 2006;144(1):21-8. [
MedLine]
35. Cervi A, Franceschini SC, Priore SE. Análise crítica do uso do índice de massa corporal para idosos. Rev Nutr 2005;18(6):765-75.
36. Santos DM, Schieri R. Índice de massa corporal e indicadores antropométricos de adiposidade em idosos. Rev Saúde Pública. 2005;39(2):163-8.
37. Beliveau MM, Multach M. Perioperative care for the elderly patient. Med Clin North Am. 2003;87(1):273-89. [
MedLine]



 All scientific articles published at rbccv.org.br are licensed under a Creative Commons license
All scientific articles published at rbccv.org.br are licensed under a Creative Commons license